Σύνδρομο πολυκυστικών ωοθηκών
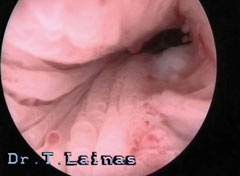
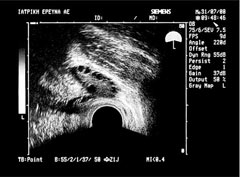
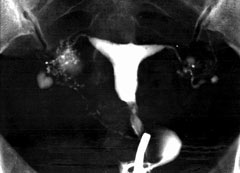
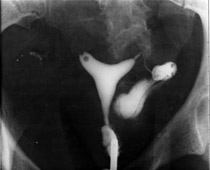
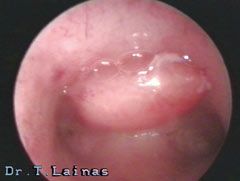
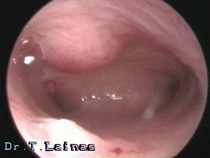
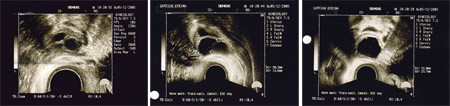
Ωοθήκη με πολυκυστική εμφάνιση, όπως απεικονίζεται σε διακολπικό υπερηχογράφημα. Χαρακτηριστική εικόνα περιδεραίου με παχύ κεντρικό στρώμα (αρχείο ΕΥΓΟΝΙΑΣ).
Το σύνδρομο πολυκυστικών ωοθηκών είναι η πιο συχνή ενδοκρινική πάθηση στις γυναίκες αναπαραγωγικής ηλικίας. Παριστά την κυριότερη αιτία υπογονιμότητας που οφείλεται σε ανωοθυλακιορρηξία και υπολογίζεται ότι αφορά ποσοστό 73% των περιπτώσεων (S. Franks). Η αιτιολογία του είναι αδιευκρίνιστη. Από το 1990 έχει προταθεί ότι το σύνδρομο πολυκυστικών ωοθηκών περιλαμβάνει ευρύ φάσμα σημείων και συμπτωμάτων ωοθηκικής δυσλειτουργίας, τα οποία ορίζονται από συγκεκριμένα διαγνωστικά κριτήρια.
Το 2003 έγινε στο Rotterdam μια συνάντηση ειδικών με σκοπό τη διατύπωση μιας κοινά αποδεκτής άποψης για τον προσδιορισμό του συνδρόμου πολυκυστικών ωοθηκών. Τα διαγνωστικά κριτήρια του συνδρόμου πολυκυστικών ωοθηκών (PCOS, polycystic ovarian syndrome) σύμφωνα με την αναθεωρημένη συμφωνία (consensus) του Rotterdam περιλαμβάνουν δύο από τα τρία ακόλουθα κριτήρια:
- ανωοθυλακιορρηξία ή αραιωοθυλακιορρηξία,
- κλινικά συμπτώματα ή εργαστηριακά ευρήματα υπερανδρογοναιμίας,
- πολυκυστική υπερηχογραφική εμφάνιση των ωοθηκών.
Γενικώς, το σύνδρομο καλύπτει ευρύ φάσμα γυναικών: στο ένα άκρο του φάσματος βρίσκονται γυναίκες με φυσιολογικό κύκλο και πολυκυστική εμφάνιση των ωοθηκών στο κολπικό υπερηχογράφημα, ενώ στο άλλο άκρο του φάσματος βρίσκονται γυναίκες με συμπτώματα όπως αυτά που περιέγραψαν το 1935 οι Stein και Leventhall και χαρακτηρίζουν γυναίκες με αραιομηνόρροια (κύκλους 3-6 μηνών), υπερτρίχωση, υπογονιμότητα και παχυσαρκία. Τα τελευταία χρόνια απεδείχθη σαφώς ότι το σύνδρομο πολυκυστικών ωοθηκών συνοδεύεται από χαρακτηριστικές μεταβολικές διαταραχές όπως υπερινσουλιναιμία, αντίσταση στην ινσουλίνη και δυσλιπιδαιμία.
Τα συμπτώματα του συνδρόμου πολυκυστικών ωοθηκών συνήθως πρωτοεμφανίζονται στην ήβη. Παθολογικές καταστάσεις που απαιτούν διαφορική διάγνωση από το σύνδρομο πολυκυστικών ωοθηκών είναι το σύνδρομο Cushing, η συγγενής υπερπλασία των επινεφριδίων, οι όγκοι των επινεφριδίων ή της ωοθήκης. Σήμερα θεωρείται ότι η πολυκυστική εμφάνιση των ωοθηκών είναι πράγματι ένα σημείο της νόσου και όχι η αιτία των συμπτωμάτων. Επίσης, το όνομα του συνδρόμου είναι δυνατόν να δημιουργεί σύγχυση, καθώς υπονοείται ότι η ωοθήκη είναι η αιτία του συνδρόμου, ενώ η αιτιολογία είναι στην πραγματικότητα άγνωστη. Μπορεί να συνδέεται με δυσλειτουργία του υποθαλάμου ή της υπόφυσης, ή με δυσλειτουργία της ωοθήκης ή και των επινεφριδίων.
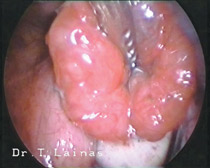
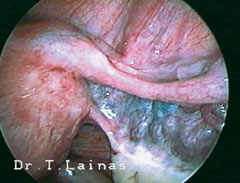
Η υπερηχογραφική εμφάνιση του συνδρόμου πολυκυστικών ωοθηκών χαρακτηρίζεται από διογκωμένες ωοθήκες με περισσότερες από 10 κύστεις διαμέτρου 2-8 mm σε μία υπερηχογραφική τομή και παχύ κεντρικό στρώμα. Οι κύστεις αυτές διατάσσονται περιφερικά με μορφή περιδεραίου ή διαμέσου του παχέος ηχογενούς κεντρικού στρώματος.
Για την ορθή εκτίμηση, το διακολπικό υπερηχογράφημα υπερέχει σαφώς του κοιλιακού, ενώ η υπερηχογραφική εμφάνιση είναι ο δείκτης του συνδρόμου με τη μεγαλύτερη ευαισθησία.
Η ορμονική εικόνα χαρακτηρίζεται από φυσιολογική ή ελαττωμένη FSH, αυξημένη ή φυσιολογική LH, ελαττωμένη αναλογία FSH/LH, τεστοστερόνη αυξημένη ή στα ανώτερα φυσιολογικά όρια, αυξημένη ανδροστενδιόνη και οιστρόνη, αυξημένη ή φυσιολογική DHEA-S, φυσιολογική ή ελαττωμένη 17-β οιστραδιόλη και ελαττωμένη SHBG. Η DHEA-S παράγεται από τα επινεφρίδια ενώ η τεστοστερόνη κυρίως εκκρίνεται από την ωοθήκη. Η μορφολογία των ωοθηκών στο διακολπικό υπερηχογράφημα, συνδυαζόμενη με υψηλά επίπεδα LH ή και τεστοστερόνης είναι οι πιο ευαίσθητοι δείκτες για PCOS.
Πίνακας : Το ορμονικό φάσμα του συνδρόμου πολυκυστικών ωοθηκών.
| FSH |
κ.φ. ή ↓ |
| LH |
κ.φ. ή ↑ |
| FSH/LH |
↓ |
| TESTO |
↑ ή στα ανώτερα φυσιολογικά όρια |
| D4-A |
↑ |
| DHEA-S |
κ.φ. ή ↑ |
| Ε2 |
κ.φ. ή ↓ |
| SHBG |
↓ |
Αιτιολογία
Παρά τη μεγάλη πρόοδο στην διάγνωση και αντιμετώπιση του συνδρόμου τα τελευταία 60 χρόνια, η αιτιολογία του συνδρόμου παραμένει πολύπλοκη και όχι πλήρως κατανοητή. Μπορεί να συνδέεται με δυσλειτουργία του υποθαλάμου ή της υπόφυσης, ή με δυσλειτουργία της ωοθήκης ή και των επινεφριδίων. Υπάρχουν επίσης ισχυρές ενδείξεις για εμπλοκή ενός ή περισσότερων γονιδίων, αυξάνοντας τις πιθανότητες του συνδρόμου να είναι γενετικά μεταδιδόμενο.
Επιπτώσεις στην υγεία
Οι μεταβολικές διαταραχές σε νεαρές γυναίκες με σύνδρομο πολυκυστικών ωοθηκών, όπως υπερινσουλιναιμία, αντίσταση στην ινσουλίνη και δυσλιπιδαιμία, συνδέονται με αυξημένο κίνδυνο εμφάνισης σακχαρώδους διαβήτη τύπου ΙΙ ή μη εξαρτώμενου από ινσουλίνη (NIDDM) στα επόμενα χρόνια της ζωής τους.
Οι πολυκυστικές ωοθήκες προκαλούν σημαντικό ποσοστό των προβλημάτων ωοθυλακιορρηξίας και είναι συχνό εύρημα των γυναικών με προβλήματα υπογονιμότητας. Περισσότερο από το 20% των γυναικών αναπαραγωγικής ηλικίας έχουν διάφορες μορφές του συνδρόμου (Najmabadi et al., 1996). Πολλές από τις γυναίκες με πολυκυστικές ωοθήκες έχουν όμως φυσιολογικό κύκλο και δεν έχουν προβλήματα ωοθυλακιορρηξίας και σύλληψης. Σύμφωνα με μια άλλη μελέτη, έλλειψη ωοθυλακιορρηξίας και υπογονιμότητα παρατηρείται στο 75% των γυναικών με πολυκυστικές ωοθήκες, ενώ ανώμαλοι κύκλοι με αραιομηνόρροια ή αμηνόρροια στο 80% και υπερτρίχωση και ακμή στο 50-70% (Van Santbrink et al., 1997).
Επίσης, υπάρχουν ενδείξεις, αν και μη αποδεδειγμένες ακόμη, για αυξημένο ρίσκο καρδιοαγγειακών παθήσεων, καρκίνου της μήτρας και επανειλημμένων αποβολών. Επομένως, η διάγνωση του συνδρόμου παίζει ρόλο μακροπρόθεσμα στην υγεία.
Αντιμετώπιση
Στο Συνέδριο της Θεσσαλονίκης το 2007, επετεύχθη διεθνής ομοφωνία όσον αφορά τα μέτρα αντιμετώπισης του συνδρόμου πολυκυστικών ωοθηκών. Σαν πρώτη γραμμή αντιμετώπισης προτείνεται η πρόκληση ωορρηξίας με χορήγηση κιτρικής κλομιφαίνης (clomifene citrate). Η μέθοδος είναι αποτελεσματική και ασφαλής και ενδείκνυται σε περιπτώσεις ανωορρηξίας.
Η δεύτερη επιλογή περιλαμβάνει τη χορήγηση γοναδοτροπινών σε περίπτωση ανεπαρκούς αντίδρασης στην κιτρική κλομιφαίνη, σε συνδυασμό με στενή παρακολούθηση της ασθενούς για αποφυγή υπερδιέγερσης των ωοθηκών.
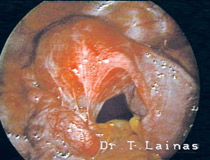
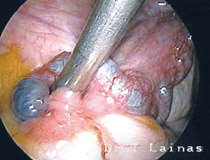
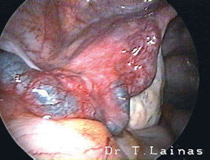
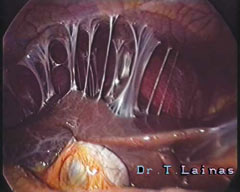
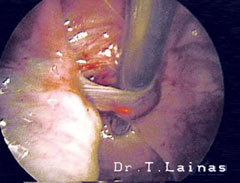
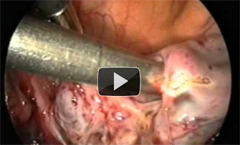
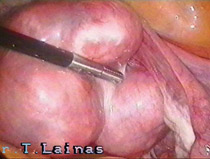
Εναλλακτικά, το σύνδρομο μπορεί να αντιμετωπιστεί με λαπαροσκοπική χειρουργική για την αποκατάσταση των ωορρηκτικών κύκλων, ειδικά σε περιπτώσεις που η συχνή παρακολούθηση δεν είναι εφικτή.
Η χορήγηση μετφορμίνης (metformin) για τη μείωση των επιπέδων της ινσουλίνης, δεν ενδείκνυται πλέον σαν μέθοδος αντιμετώπισης, ενώ τα πρωτόκολλα GnRH αγωνιστή κρίνονται μη αποτελεσματικά καθώς συνοδεύονται από υψηλή συχνότητα υπερδιέγερσης των ωοθηκών.
Τέλος, η απώλεια βάρους και η σωματική άσκηση προτείνονται πάντα, για την αύξηση της αποτελεσματικότητας της θεραπείας του συνδρόμου, τη μείωση της σοβαρότητας των συμπτωμάτων, καθώς και τη μείωση του ρίσκου για διαβήτη τύπου 2 και καρδιοαγγειακές παθήσεις.
Εξωσωματική γονιμοποίηση
Η εξωσωματική γονιμοποίηση αποτελεί αποτελεσματική μέθοδο αντιμετώπισης της υπογονιμότητας που σχετίζεται με το σύνδρομο πολυκυστικών ωοθηκών, και γενικά προτείνεται σαν τρίτη γραμμή αντιμετώπισης, σε περίπτωση μη αποτελεσματικής θεραπείας με κιτρική κλομιφαίνη ή/και γοναδοτροπίνες. Γίνεται μέθοδος πρώτης επιλογής όταν συνοδεύεται από πρόσθετες ενδείξεις (π.χ. ανδρικός ή σαλπιγγικός παράγων, ενδομητρίωση ή PGD). Η χρήση των αναλόγων GnRH (αγωνιστές και ανταγωνιστές) σε συνδυασμό με γοναδοτροπίνες στα πλαίσια ενός προγράμματος εξωσωματικής γονιμοποίησης συνδέονται με υψηλά ποσοστά κύησης, ενώ η συνεχής παρακολούθηση της ασθενούς και η μείωση του αριθμού των μεταφερόμενων εμβρύων μπορούν να μειώσουν την υπερδιέγερση και τις πολύδυμες κυήσεις, αντίστοιχα.
Οι γυναίκες με πολυκυστικές ωοθήκες που υποβάλλονται σε εξωσωματική γονιμοποίηση έχουν σημαντικά περισσότερες πιθανότητες να εμφανίσουν σύνδρομο υπερδιέγερσης ωοθηκών (ΣΥΩ) (ovarian hyperstimulation syndrome – OHSS). Το ΣΥΩ προκαλείται από τη χορήγηση hCG, την τελευταία ένεση του προγράμματος, σε συνδυασμό με την παρουσία μεγάλου αριθμού ωοθυλακίων, και, ανάλογα με τα συμπτώματα, μπορεί να είναι ήπιας, μέτριας ή σοβαρής μορφής.
Η συμβολή της Ευγονίας
Έχουμε δημοσιεύσει τη μεγαλύτερη μελέτη στη διεθνή βιβλιογραφία για γυναίκες με πολυκυστικές ωοθήκες που υποβλήθηκαν σε εξωσωματική γονιμοποίηση. Η μελέτη δείχνει ότι το πρωτόκολλο ανταγωνιστών (Flexible GnRH antagonist protocol) σχετίζεται με σημαντικά μικρότερη πιθανότητα εμφάνισης ΣΥΩ, σε σύγκριση με το παραδοσιακό μακρό πρωτόκολλο (long protocol), ταυτόχρονα διατηρώντας τα υψηλά ποσοστά κύησης.
Επομένως το πρωτόκολλο ανταγωνιστών μπορεί να θεωρηθεί ασφαλέστερο και να αποτελεί το πρωτόκολλο επιλογής για τις γυναίκες με πολυκυστικές ωοθήκες που υποβάλλονται σε εξωσωματική.
Flexible GnRH antagonist protocol versus GnRH agonist long protocol in patients with polycystic ovary syndrome treated for IVF: a prospective RCT. Trifon G Lainas, Ioannis A Sfontouris, Ioannis Z Zorzovilis, George K Petsas, George T Lainas, Efthymia Alexopoulou, Efstratios M Kolibianakis Human Reproduction, 2010, Vol 25, No 3, pp. 683-689 Δείτε τη δημοσίευση
Σε άλλη μελέτη που χρησιμοποιήθηκε διαφορετικό πρωτόκολλο ανταγωνιστή (D1) βρέθηκε επίσης στατιστικά μειωμένη πιθανότητα εμφάνισης ΣΥΩ. Η μελέτη αφορούσε γυναίκες με πολυκυστικές ωοθήκες και η σύγκριση αφορούσε το παραδοσιακό μακρό με διαφορετικό πρωτόκολλο ανταγωνιστή. Εδώ ο ανταγωνιστής χορηγήθηκε την 1η ημέρα διέγερσης (αντί της προεπιλεγμένης 6ης (D6) ή της ευέλικτης χορήγησης ανταγωνιστή – Flexible με βάση κριτήρια).
Initiation of GnRH antagonist on Day 1 of stimulation as compared to the long agonist protocol in PCOS patients. A randomized controlled trial: effect on hormonal levels and follicular development. Lainas TG, Petsas GK, Zorzovilis IZ, Iliadis GS, Lainas GT, Cazlaris HE, Kolibianakis EM Human Reproduction, 2007, Vol. 22, No 6, pp. 1540-1546 Δείτε τη δημοσίευση









 Ο ορισμός της υγείας παραμένει αναλλοίωτος από το 1948. Βρίσκεται στο επίσημο καταστατικό κείμενο του Παγκοσμίου Οργανισμού Υγείας (“Preamble to the Constitution of the World Health Organization”), το οποίο έγινε αποδεκτό από την Παγκόσμια Διάσκεψη για την Υγεία, υπεγράφη στις 22 Ιουνίου 1946 από εκπροσώπους 61 κρατών στη Νέα Υόρκη (Official Records of the World Health Organization, 2:100) και τέθηκε σε ισχύ στις 7 Απριλίου 1948. Σύμφωνα με τον ορισμό αυτόν, η υγεία είναι μια κατάσταση πλήρους φυσικής, πνευματικής και κοινωνικής ευεξίας και όχι απλώς η απουσία ασθένειας ή αναπηρίας (“Health is a state of complete physical, mental and social well-being and not merely the absence of disease or infirmity”).
Ο ορισμός της υγείας παραμένει αναλλοίωτος από το 1948. Βρίσκεται στο επίσημο καταστατικό κείμενο του Παγκοσμίου Οργανισμού Υγείας (“Preamble to the Constitution of the World Health Organization”), το οποίο έγινε αποδεκτό από την Παγκόσμια Διάσκεψη για την Υγεία, υπεγράφη στις 22 Ιουνίου 1946 από εκπροσώπους 61 κρατών στη Νέα Υόρκη (Official Records of the World Health Organization, 2:100) και τέθηκε σε ισχύ στις 7 Απριλίου 1948. Σύμφωνα με τον ορισμό αυτόν, η υγεία είναι μια κατάσταση πλήρους φυσικής, πνευματικής και κοινωνικής ευεξίας και όχι απλώς η απουσία ασθένειας ή αναπηρίας (“Health is a state of complete physical, mental and social well-being and not merely the absence of disease or infirmity”).