Η Yστεροσκόπηση και η Λαπαροσκόπηση αποτελούν τη σύγχρονη διαγνωστική και θεραπευτική μέθοδο για την υπογονιμότητα και τυγχάνουν ευρείας αποδοχής.
Για περισσότερες πληροφορίες δείτε: Η Υστεροσκόπηση και η Λαπαροσκόπηση
Η Yστεροσκόπηση και η Λαπαροσκόπηση αποτελούν τη σύγχρονη διαγνωστική και θεραπευτική μέθοδο για την υπογονιμότητα και τυγχάνουν ευρείας αποδοχής.
Για περισσότερες πληροφορίες δείτε: Η Υστεροσκόπηση και η Λαπαροσκόπηση
Στο παρελθόν αποτελούσε ρουτίνα. Στις μέρες μας η χρησιμότητά της αμφισβητείται έντονα.
Η λήψη μπορεί να γίνει με διάφορους τρόπους και σε διαφορετικές ημέρες του κύκλου, ανάλογα με τα ευρήματα (π.χ. της υστεροσκόπησης) και με τη φάση του κύκλου που πρέπει να ελεγχθεί. Κατά κανόνα, το ζητούμενο είναι να τεκμηριωθεί ιστολογικά η φάση του κύκλου και ιδιαίτερα η ωχρινική, όταν υπάρχει υπόνοια ότι η φάση αυτή δεν εξελίσσεται ομαλά (π.χ. ανεπάρκεια ωχρινικής φάσης).
Σε σπάνιες περιπτώσεις, η βιοψία λίγο μετά την ωοθυλακιορρηξία επιτρέπει να εξετασθεί, στο ηλεκτρονικό μικροσκόπιο, η παρουσία ειδικών προεκβολών των κυττάρων του ενδομητρίου, που ονομάζονται πινοπόδια και που θεωρείται ότι έχουν σχέση με την εμφύτευση του εμβρύου. Η εξέταση αυτή θεωρείται όμως ακόμη πειραματική και κατά κανόνα δεν προτείνεται στην καθημερινή κλινική πρακτική.
Ευρεία εφαρμογή στο παρελθόν για τον έλεγχο της ωοθυλακιορρηξίας. Έχει σήμερα αντικατασταθεί με τον εν σειρά υπερηχογραφικό και ορμονικό έλεγχο.
Διαγνωστική μέθοδος του παρελθόντος για έλεγχο ωοθυλακιορρηξίας.
Είναι ενδοσκοπική μέθοδος εκτίμησης του επιθηλίου και του αυλού των σαλπίγγων. Η εφαρμογή της εξωσωματικής γονιμοποίησης ανέτρεψε την πιθανότητα εξέλιξης και ευρύτερης εφαρμογής της.
Το υπερηχογράφημα είναι μια ανώδυνη και ακίνδυνη εξέταση η οποία προσφέρει απεικόνιση διαφόρων οργάνων του σώματος. Το υπερηχογράφημα εφαρμόζεται ευρύτατα στη σύγχρονη ιατρική και σε όλες τις ειδικότητες. Ο όρος υπέρηχος υποδηλώνει ήχο υψηλής συχνότητας που δεν είναι ακουστός από το ανθρώπινο αυτί. Οι ακουστοί ήχοι έχουν εύρος από 20Hz μέχρι 18KHz. Για ήχους πάνω από 18KHz χρησιμοποιείται ο όρος υπέρηχοι. Το υπερηχογράφημα διαφέρει από τις άλλες απεικονιστικές μεθόδους όπως η αξονική τομογραφία (CT scanning), η μαγνητική τομογραφία (MRI), το σπινθηρογράφημα και γενικώς οι διαγνωστικές εξετάσεις με ισότοπα. Το υπερηχογράφημα είναι αβλαβές για τα όργανα, δεδομένου ότι οι υπέρηχοι είναι ηχητικά κύματα υψηλής συχνότητας. Η κεφαλή του υπερήχου (ηχοβολέας), εκπέμπει ήχους και συλλέγει την αντανάκλασή τους από το εσωτερικό του σώματος. Η αντανάκλαση μετατρέπεται ηλεκτρονικά σε εικόνα, που μπορεί να προβληθεί σε οθόνη, αλλά και να εκτυπωθεί. Η εικόνα απεικονίζει τα διάφορα όργανα σε τομές συνήθως επιμήκεις ή εγκάρσιες σε διάφορα επίπεδα ανάλογα με την τοποθέτηση (κίνηση) του ηχοβολέα από τον εξεταστή. Η εξέταση μπορεί να επαναληφθεί όσες φορές χρειάζεται, χωρίς να προκαλέσει παρενέργειες. Ανάλογα με την περιοχή του σώματος που εξετάζεται, χρησιμοποιούνται διαφορετικοί ηχοβολείς (κεφαλές υπερήχου). Η εξέταση μπορεί να γίνει διακολπικά ή διακοιλιακά. Η διακοιλιακή μέθοδος προϋποθέτει η γυναίκα να έχει πιει υγρά. Η διακολπική μέθοδος προσφέρει πολύ καλύτερη απεικόνιση, ακρίβεια, άνεση, αφού δεν χρειάζεται να είναι γεμάτη η ουροδόχος κύστη. Η διαγνωστική αξία του διακολπικού υπερηχογραφήματος είναι συγκρίσιμη μόνο με αυτή της μαγνητικής τομογραφίας όσον αφορά την αξιολόγηση των φυσιολογικών και των περισσότερων γυναικολογικών παθολογικών καταστάσεων ιδιαίτερα δε αυτών που σχετίζονται με την υπογονιμότητα.
Η συμβολή του υπερηχογραφήματος στη διάγνωση των φυσιολογικών και των παθολογικών καταστάσεων του γεννητικού συστήματος είναι ανεκτίμητη.
Με το υπερηχογράφημα μπορούμε να εκτιμήσουμε:
Στα προγράμματα υποβοηθούμενης αναπαραγωγής, το υπερηχογράφημα χρησιμεύει στην παρακολούθηση της ανάπτυξης των ωοθυλακίων και στον έλεγχο του πάχους και της διαστρωμάτωσης του ενδομητρίου.
Για τον έλεγχο της ωοθυλακιορρηξίας διενεργούμε σειρά υπερηχογραφημάτων. Συνήθως αρκούν 3-5 υπερηχογραφήματα που αρχίζουν περί την 8η-10η ημέρα του κύκλου και επαναλαμβάνονται κάθε 1-2 ημέρες.
 Η παρακολούθηση της ανάπτυξης των ωοθυλακίων, με καταγραφή της αύξησης του μεγέθους τους, περίπου ανά δύο ημέρες, μας επιτρέπει να προσδιορίσουμε την πιθανή ρήξη του ωοθυλακίου (ωοθυλακιορρηξία), την οποία πιστοποιούμε με νέο υπερηχογράφημα. Κατά την παρακολούθηση της ωοθυλακικής ανάπτυξης με υπερήχους ελέγχουμε και καταγράφουμε το πάχος του ενδομητρίου. Ο υπερηχογραφικός έλεγχος της ανάπτυξης του ωοθυλακίου και ο προσδιορισμός της πιθανής ημέρας ωοθυλακιορρηξίας χρησιμεύει σε περιπτώσεις “κατευθυνόμενης σεξουαλικής επαφής”, σπερματέγχυσης, αφού έτσι προσδιορίζεται η πιθανή “γόνιμη ημέρα” με τον πλέον σύγχρονο και αντικειμενικό τρόπο.
Η παρακολούθηση της ανάπτυξης των ωοθυλακίων, με καταγραφή της αύξησης του μεγέθους τους, περίπου ανά δύο ημέρες, μας επιτρέπει να προσδιορίσουμε την πιθανή ρήξη του ωοθυλακίου (ωοθυλακιορρηξία), την οποία πιστοποιούμε με νέο υπερηχογράφημα. Κατά την παρακολούθηση της ωοθυλακικής ανάπτυξης με υπερήχους ελέγχουμε και καταγράφουμε το πάχος του ενδομητρίου. Ο υπερηχογραφικός έλεγχος της ανάπτυξης του ωοθυλακίου και ο προσδιορισμός της πιθανής ημέρας ωοθυλακιορρηξίας χρησιμεύει σε περιπτώσεις “κατευθυνόμενης σεξουαλικής επαφής”, σπερματέγχυσης, αφού έτσι προσδιορίζεται η πιθανή “γόνιμη ημέρα” με τον πλέον σύγχρονο και αντικειμενικό τρόπο.
Τέλος, ο υπερηχογραφικός έλεγχος αποτελεί αναντικατάστατο εργαλείο στα προγράμματα εξωσωματικής γονιμοποίησης. Παρακολουθούμε την πορεία της πολλαπλής ανάπτυξης ωοθυλακίων, το πάχος του ενδομητρίου, διενεργούμε ωοληψία υπερηχογραφικά κατευθυνόμενη, πραγματοποιούμε εμβρυομεταφορά με υπερηχογραφική καθοδήγηση.
Ιδιαίτερα χρήσιμη στα προγράμματα υποβοηθούμενης αναπαραγωγής κρίνεται η τεκμηρίωση με κολπικό υπερηχογράφημα της ενδομήτριας εγκυμοσύνης, της καρδιακής λειτουργίας του εμβρύου, στα αρχικά στάδια της κύησης (6η εβδομάδα) και ο προσδιορισμός του αριθμού των σάκων και των εμβρύων με καρδιακή λειτουργία ιδιαίτερα σε πολύδυμη κύηση.
Η υστεροσαλπιγγογραφία είναι μια σειρά στατικών ακτινογραφιών, που λαμβάνονται μετά από ενδοτραχηλική χορήγηση ειδικού ακτινοσκιερού υγρού. Το υγρό αυτό εισάγεται, μέσω μιας ειδικής συσκευής, του σαλπιγγογράφου, από τον τράχηλο της μήτρας. Το υγρό γεμίζει τον αυλό του τραχήλου, την κοιλότητα της μήτρας και, μετά από λίγα λεπτά, ρέει, δια μέσου των σαλπίγγων, προς το περιτόναιο.
Η πορεία της ακτινοσκιεράς ουσίας, ελέγχεται με το ακτινοσκοπικό monitor, του ακτινολογικού εργαστηρίου και λαμβάνονται διαδοχικές λήψεις ακτινογραφιών. Με τον τρόπο αυτό έχουμε σκιαγράφηση του αυλού του τραχήλου, της κοιλότητας της μήτρας, του αυλού των σαλπίγγων ενώ διαπιστώνουμε την ελεύθερη διάχυση της σκιεράς ουσίας προς την περιτοναϊκή κοιλότητα.
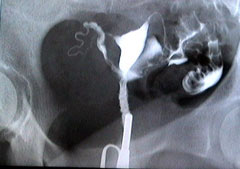
Οι ακτινογραφίες λαμβάνονται, συνήθως σε τρεις ή τέσσερις χρόνους, ώστε να διαγραφεί πλήρως η πορεία του υγρού.Η υστεροσαλπιγγογραφία γίνεται μετά το τέλος της περιόδου, περί την 10η-11η ημέρα του κύκλου και πριν την ωοθυλακιορρηξία, ώστε να αποφευχθεί πιθανή βλάβη του εμβρύου σε περίπτωση αρχόμενης εγκυμοσύνης. Μετά την εξέταση, χορηγούνται προληπτικώς αντιβιοτικά.
Η υστεροσαλπιγγογραφία χρησιμεύει κυρίως για την εκτίμηση της μορφολογίας του αυλού του τραχήλου, της κοιλότητας της μήτρας και των σαλπίγγων. Στον αυλό του τραχήλου διαπιστώνεται η παρουσία τυχόν συμφύσεων ή ανεπάρκεια του έσω τραχηλικού στομίου. Είναι γνωστό ότι η ανεπάρκεια του έσω τραχηλικού στομίου συνδέεται με αποβολές στο δεύτερο τρίμηνο της εγκυμοσύνης.
Στην κοιλότητα της μήτρας διαπιστώνονται ενδομητρικές συμφύσεις (αποτέλεσμα αποξέσεων της μήτρας), πολύποδες ή υποβλεννογόνια ινομυώματα τα οποία εμφανίζονται σαν ελλείμματα πλήρωσης διαφορετικής μορφολογίας.
Στις σάλπιγγες διαπιστώνεται η διαβατότης ή η απόφραξη τους. Επίσης αναγνωρίζεται φίμωση, ενδαγγείωση, κομβολογιοειδής μορφολογία κ.λπ.
Στην περίπτωση απόφραξης των σαλπίγγων διαπιστώνουμε το ανατομικό σημείο της απόφραξης στον ισθμό, τη λήκυθο ή τον κώδωνα.
Όταν η απόφραξη αφορά το τελικό άκρο (κώδωνας) συνήθως υπάρχει διάταση της σάλπιγγας η οποία περιέχει υγρό και ονομάζεται υδροσάλπιγγα.
Σε περίπτωση υδροσαλπίγγων διαπιστώνουμε τον βαθμό διατάσεως και την ύπαρξη πτύχωσης με την υστεροσαλπιγγογραφία.
Η υστεροσαλπιγγογραφία αποτελεί επίσης μία από τις σημαντικότερες εξετάσεις διάγνωσης των συγγενών ανωμαλιών διαπλάσεως της μήτρας συμπεριλαμβανομένων των συγγενών ανωμαλιών, του τραχήλου και των σαλπίγγων.
Τα τελευταία χρόνια βρίσκει εφαρμογή, σε ελάχιστο ποσοστό συγκριτικά με την υστεροσαλπιγγογραφία, η λεγόμενη υπερηχοϋστερογραφία. Μετά από ενδομητρική χορήγηση ειδικού υπερηχογενούς υγρού γίνεται διακολπική υπερηχογραφική εκτίμηση των έσω γεννητικών οργάνων και μπορεί να διαπιστωθεί απλά η διαβατότητα των σαλπίγγων. Η υπερηχοϋστερογραφία δεν αποδίδει την ποιοτική μορφολογική απεικόνιση της υστεροσαλπιγγογραφίας ούτε για τις σάλπιγγες, ούτε για τον τράχηλο και την κοιλότητα της μήτρας. Επί πλέον δεν προσφέρεται για σύγκριση με παλαιότερες εκτιμήσεις.
Σημαντικό ρόλο στην αντιμετώπιση της ανδρικής υπογονιμότητας παίζει η σωστή διαγνωση.
Το σπερμοδιάγραμμα αποτελεί την ευρέως διαδεδομένη εξέταση για την μελέτη της ανδρικής γονιμότητας, εκτιμώντας σημαντικές παραμέτρους όπως την συγκέντρωση, την κινητικότητα και την μορφολογία του σπέρματος. Παρόλα αυτά, οι προαναφερθείσες παράμετροι απο μόνες τους δεν αρκούν για την εκτίμηση της γονιμότητας. Η λειτουργικότητα του σπέρματος δεν μπορεί να προβλεφθεί απο το σπερμοδιάγραμμα μόνο, καθότι η διαδικασία της γονιμοποίησης περιλαμβάνει πλήθος βιοχημικών γεγονότων που δεν μπορούν να μετρηθούν απο αυτές τις παραμέτρους.
Γι' αυτό, υπάρχουν κάποιες εξετάσεις που μπορούν να εκτιμήσουν την λειτουργικότητα του σπέρματος και να δώσουν επιπρόσθετες πληροφορίες για την γονιμοποιητική ικανότητά του.
Μια τέτοια εξέταση είναι η δοκιμασία πρόσδεσης σε υαλουρονικό οξύ (Hyaluronan Binding Assay-HBA). Το ΗΒΑ εκτιμά την ωριμότητα του σπέρματος. Αποτελεί μια απλή τεχνική που προτείνεται ως συμπληρωματική του σπερμοδιαγράμματος για την πρόβλεψη της γονιμοποιητικής ικανότητας του σπέρματος. Είναι σχεδιασμένο για να παρέχει εκτίμηση της ποιότητας, της ωρίμανσης και του δυναμικού γονιμοποίησης του σπέρματος.
Βασίζεται στην αρχή ότι το υαλουρονικό οξύ προσδένεται εκλεκτικά στα ώριμα σπερματοζωάρια που φέρουν ακέραιο ακρόσωμα και φυσιολογική μορφολογία. Το υαλουρονικό βρίσκεται φυσιολογικά στο εξωκυττάριο στρώμα των κοκκώδων κυττάρων που περιβάλλουν το ωάριο. Το στρώμα αυτό αποτελεί ένα φράγμα διαλογής, καθότι επιτρέπει μόνο στα ώριμα σπερματοζωάρια, που φέρουν ειδικούς υποδοχείς, να προσδεθούν και να προκαλέσουν λύση του υαλουρονικού οξέος. Με τον τρόπο αυτό καταφέρνουν να φτάνουν και να διατρυπούν την διαφανή ζώνη για να επιτευχθεί η ακροσωμική αντίδραση και επακόλουθα η γονιμοποίηση του ωαρίου.
Ένα αποτέλεσμα ανάλυσης ΗΒΑ με χαμηλή πρόσδεση αντιστοιχεί σε χαμηλή αναλογία ώριμων σπερματοζωαρίων στο σπέρμα και, συνεπώς, αποτελεί πρόγνωση υπογονιμότητας. Αντίθετα , τα σπερματοζωάρια που προσδένονται σε υαλουρονικό οξύ είναι ικανά να αλληλεπιδράσουν με το ωάριο και σχετίζονται με υψηλή ακεραιότητα του γονιδιώματος τους.
Έτσι, δείγματα με πρόσδεση >= 80% θεωρούνται πως έχουν φυσιολογική ωριμότητα και φυσική λειτουργία ενώ πρόσδεση <80% υποδηλώνει μειωμένη ωριμότητα και λειτουργία.
Σε περίπτωση μη φυσιολογικού αποτελέσματος εξέτασης HBA, μπορεί να γίνει γονιμοποίηση με χρήση της νέα τεχνικής PICSI.
Αυτή η εξέταση είναι ιδανική αν προσπαθείτε να αποκτήσετε ένα μωρό τώρα ή σκέφτεστε να προσπαθήσετε στο μέλλον. Τα αποτελέσματά σας θα είναι διαθέσιμα μόλις λίγες ώρες μετά την εξέταση.
Γιατί να μας επιλέξετε;
Σας προσφέρουμε ένα από τα πιο ολοκληρωμένα πακέτα εξέτασης της ανδρικής γονιμότητας. Σε αντίθεση με άλλα κέντρα τα οποία εξειδικεύονται μόνο στο σπέρμα, η Ευγονία είναι μονάδα εξωσωματικής, που σημαίνει ότι εδώ μπορούμε να αξιολογήσουμε και να έχουμε μια πιο σφαιρική άποψη για τη γονιμοποιητική ικανότητα του σπέρματος. Επιπλέον, στην Ευγονία η ανάλυση σπέρματος διεξάγεται από έμπειρους κλινικούς εμβρυολόγους εξειδικευμένους στην εξωσωματική γονιμοποίηση και όχι από μηχάνημα αυτοματοποιημένης ανάλυσης, το οποίο χρησιμοποιείται σε ορισμένα κέντρα. Κατ’ αυτόν τον τρόπο αποφεύγεται το μεγάλο ποσοστό λάθους που φέρει η αυτοματοποιημένη ανάλυση.
Για να κλείσετε τη δική σας εξέταση σπέρματος ή για περισσότερες πληροφορίες καλέστε μας στο 210-7236333 ή επικοινωνήστε μαζί μας.
Θα επισκεφθείτε τον χώρο που είναι ειδικά διαμορφωμένος για την σπερμοληψία. Επίσης, υπάρχει η δυνατότητα να φέρετε το δείγμα σας από το σπίτι κατόπιν ραντεβού.
Κάνουμε ανάλυση σπέρματος για να εξετάσουμε την ποιότητά του.
Αναλύουμε:
Η ανάλυση σπέρματος στην Ευγονία γίνεται από έμπειρους εμβρυολόγους.
Η ενεργοποίηση σπέρματος περιλαμβάνει την προετοιμασία του σπέρματος, όπως ακριβώς γίνεται κατά τη διάρκεια μιας σπερματέγχυσης ή εξωσωματικής γονιμοποίησης. Η μέθοδος περιλαμβάνει μια σειρά φυγοκεντρήσεων, κατά τις οποίες χρησιμοποιείται ένα πυκνόρρευστο κολλοειδές διάλυμα για το διαχωρισμό των σπερματοζωαρίων. Η ποιότητα του σπέρματος αναλύεται αμέσως μετά την προετοιμασία. Με την προετοιμασία του σπέρματος ενεργοποιούνται τα σπερματοζωάρια in vitro και απομακρύνονται οι προσταγλαδίνες, οι φλεγμονώδεις παράγοντες και οι αντιγονικές πρωτεΐνες που υπάρχουν στο σπέρμα. Με αυτό τον τρόπο μπορούμε να εξετάσουμε την καλύτερη γονιμοποιητική ικανότητα του σπέρματος.
Στην Ευγονία προσφέρουμε κατάψυξη σπέρματος για τη διαφύλαξη της ανδρικής υπογονιμότητας στις ακόλουθες περιπτώσεις:
Τα δείγματα κατεψυγμένου σπέρματος τοποθετούνται σε υγρό άζωτο και φυλάσσονται κάτω από αυστηρά ελεγχόμενες συνθήκες στον εξειδικευμένο χώρο της Τράπεζας Κρυοσυντήρησης της Ευγονίας, η οποία είναι αδειοδοτημένη από την Εθνική Αρχή Ιατρικώς Υποβοηθούμενης Αναπαραγωγής.
Τα αποτελέσματά σας θα είναι έτοιμα την ίδια ημέρα. Σε περίπτωση που λάβετε μη αναμενόμενα αποτελέσματα, θα σας δοθεί ένα προαιρετικό ραντεβού 15 λεπτών με έναν γιατρό ή εμβρυολόγο, ο οποίος μπορεί να σας βοηθήσει στην ερμηνεία των αποτελεσμάτων σας.
Ο συνολικός όγκος του σπέρματος διαμορφώνεται ως εξής: οι σπερματοδόχοι κύστεις εκκρίνουν 2-2,5ml (50-80%), ο προστάτης 0,5ml (15-33%), οι ουρηθραίοι και βολβοουρηθραίοι αδένες 0,1 –0,2ml (3%) ενώ τα σπερματοζωάρια μαζί με τις εκκρίσεις των επιδιδυμίδων και των σπερματικών ληκύθων αποτελούν περίπου το 7% του όγκου του σπέρματος.
Στο σπερμοδιάγραμμα εκτός των δημογραφικών στοιχείων του ανδρός, αναγράφονται οι ημέρες αποχής, η ημερομηνία και στοιχεία που αφορούν τον τρόπο συλλογής, τον χρόνο ρευστοποίησης κ.λπ. Για αντικειμενική εκτίμηση, θεωρείται απαραίτητος ο έλεγχος δύο ή τριών δειγμάτων σε διάστημα 2-3 συνεχόμενων μηνών, ιδίως εάν ο πρώτος έλεγχος δείξει μειωμένες τιμές σε σχέση με τις φυσιολογικές. Κατά το σπερμοδιάγραμμα, το σπέρμα εξετάζεται μακροσκοπικά, μικροσκοπικά και βιοχημικά.
Όγκος: Κυμαίνεται φυσιολογικά από 1,5-6 ml. Ο μεγάλος όγκος σπέρματος συνήθως δεν υποκρύπτει τίποτα ιδιαίτερο, αν και μπορεί να συνδέεται με μακρά περίοδο σεξουαλικής αποχής. Ο μικρός όγκος σπέρματος μπορεί να οφείλεται σε απώλεια μέρους του δείγματος κατά τη συλλογή του, σε λοίμωξη των επικουρικών αδένων και ειδικότερα των σπερματοδόχων κύστεων, σε συγγενή αγενεσία των εκφορητικών οδών (επιδιδυμίδες, σπερματικοί πόροι, σπερματοδόχοι κύστεις, λήκυθοι), σε απόφραξη εκσπερματικών πόρων, σε υπογοναδισμό και σε παλίνδρομη εκσπερμάτιση. Ρευστοποίηση: Το σπέρμα τη στιγμή της εκσπερμάτισης βρίσκεται σε υδαρή μορφή, πήζει αμέσως και ρευστοποιείται εκ νέου σε 20′ περίπου, απελευθερώνοντας τα σπερματοζωάρια. Η εκτίμηση των παραμέτρων του σπέρματος γίνεται μετά τη ρευστοποίηση. Η υπερβολική αύξηση του χρόνου ρευστοποίησης υποδηλώνει δυσλειτουργία του προστάτη. pH: Το pH του σπέρματος είναι ελαφρώς αλκαλικό (7,2-7,7). Σαφώς αλκαλικό pH σπέρματος (>8) υποδηλώνει φλεγμονή των επικουρικών αδένων και ιδιαίτερα του προστάτη και των σπερματοδόχων κύστεων, ενώ το όξινο pH (<7) υποδηλώνει συγγενή αγενεσία ή απόφραξη των εκφορητικών οδών. Χροιά: Το φυσιολογικό ανθρώπινο σπέρμα έχει χρώμα ελαφρά φαιό έως υποκίτρινο. Παθολογική χροιά (σκούρο καφέ) οφείλεται σε αιματοσπερμία, ενώ η χροιά αλλάζει και σε περίπτωση λήψης ορισμένων φαρμάκων. Βιοχημικός έλεγχος: Ο έλεγχος μεταβολιτών του σπερματικού πλάσματος είναι προαιρετικός κατά το σπερμοδιάγραμμα, αλλά μπορεί να προσφέρει σημαντικές πληροφορίες για την ανίχνευση παθολογίας των επικουρικών γεννητικών αδένων.Έχει αποδειχθεί ότι στο σπερματικό πλάσμα η όξινη φωσφατάση, το κιτρικό οξύ, ο ψευδάργυρος και το μαγνήσιο προέρχονται από τον προστάτη. Η φρουκτόζη και οι προσταγλανδίνες εκκρίνονται από τις σπερματοδόχους κύστεις. Η καρνιτίνη, η γλυκερυλφωσφορυλχολίνη και η α-γλυκοσιδάση αποτελούν καλούς δείκτες της λειτουργίας των επιδιδυμίδων, αν και η αποκλειστική παραγωγή τους από τις επιδιδυμίδες αμφισβητείται από ορισμένες αναφορές της βιβλιογραφίας.
Αριθμός σπερματοζωαρίων: Ο αριθμός των σπερματοζωαρίων εκφράζεται συνήθως σε εκατομμύρια ανά ml. Ολιγοσπερμία χαρακτηρίζεται όταν ο αριθμός των σπερματοζωαρίων είναι μικρότερος των 15 εκατομμυρίων ανά ml (WHO). Κινητικότητα σπερματοζωαρίων: Προσδιορίζεται το ποσοστό των κινουμένων και ακινήτων σπερματοζωαρίων συνήθως σε εκατοστιαία αναλογία 0-100%. Η ποιοτική εκτίμηση της προωθητικής κινητικότητας υπολογίζεται από 0-100% και εκφράζεται σε τέσσερις βαθμίδες ή κατηγορίες: γρήγορη πρόσθια (ευθύγραμμη) κινητικότητα, αργή πρόσθια κινητικότητα, επιτόπια (τρομώδης) κινητικότητα και απουσία κινητικότητας. Μορφολογία σπερματοζωαρίων: Η εκτίμηση της μορφολογίας γίνεται με ιστολογική παρατήρηση της κεφαλής, του αυχένα (μέσου τμήματος) και της ουράς των σπερματοζωαρίων μετά από επίστρωση σε αντικειμενοφόρο πλάκα και χρώση με ειδικές χρωστικές ανίχνευσης των εμπυρήνων κυττάρων στο σπέρμα. Στο σπέρμα εκτός των σπερματοζωαρίων μπορεί να περιέχονται και άλλοι τύποι εμπυρήνων κυττάρων όπως φλεγμονώδη κύτταρα και ανώριμα κύτταρα της σπερματικής σειράς.Όσον αφορά τον χαρακτηρισμό φυσιολογική ή παθολογική μορφολογία, υπάρχουν διαφορές μεταξύ των ερευνητών (Kruger 1998, Kobayashi 1991) αλλά και των κατευθύνσεων αξιολόγησης που έχει θεσπίσει ο Παγκόσμιος Οργανισμός Υγείας.Μέχρι σήμερα δεν έχει αποδειχθεί απόλυτη συσχέτιση μορφολογίας και γονιμοποιητικής ικανότητας των σπερματοζωαρίων, αν και ερευνητές όπως ο Kruger, και ο Kobayashi θέσπισαν αυστηρά (αντικειμενικά) κριτήρια μορφολογίας, εξετάζοντας σπέρματα ανδρών με αποδεδειγμένη γονιμοποιητική ικανότητα σε ωάρια (ποσοστό γονιμοποίησης 64%) κατά την προσπάθεια εξωσωματικής γονιμοποίησης.
Άλλες ιστολογικές παρατηρήσεις: Η παρουσία μεγάλου αριθμού λευκών αιμοσφαιρίων γενικώς (>3X106), ή πυοσφαιρίων (πολυμορφοπύρηνων λευκών αιμοσφαιρίων >1X106), μπορεί να σημαίνει οξεία φλεγμονή του προστάτου, των σπερματοδόχων κύστεων ή των επιδιδυμίδων. Η παρατήρηση γίνεται σε επίχρισμα κεχρωσμένο με ειδική χρώση υπεροξειδάσης, η οποία ανιχνεύει τα πυοσφαίρια.Επίσης, το σπερμοδιάγραμμα συμπληρώνεται από τον έλεγχο της ζωτικότητας(test Williams): τα ακίνητα σπερματοζωάρια δεν είναι πάντοτε και νεκρά, επομένως, η επαφή με μια χρωστική ουσία είναι δυνατόν να επιτρέπει τη διάκριση αυτή. Συνήθως, χρησιμοποιείται διάλυμα ηωσίνης: όσα σπερματοζωάρια χρωματίζονται θεωρούνται νεκρά, αφού η μεμβράνη τους δεν είναι άθικτη και επιτρέπει την πρόσληψη της χρωστικής ουσίας. Τα αχρωμάτιστα σπερματοζωάρια θεωρούνται ζώντα, αφού έχουν άθικτη μεμβράνη, η οποία αποκλείει τη διέλευση της χρωστικής. Το αποτέλεσμα εκφράζεται σε εκατοστιαία αναλογία ζώντων σπερματοζωαρίων.
Στον παρακάτω πίνακα συνοψίζονται οι κυριότερες φυσιολογικές παράμετροι του σπερμοδιαγράμματος. Σε κάθε περίπτωση, η αξιολόγηση πρέπει να γίνεται μόνον από τον ιατρό.
| Παράμετρος | Φυσ. τιμή | Παθολογικές τιμές και σχόλια |
| Μακροσκοπική εξέταση | ||
| Όγκος | 1,5-6 ml | < 1,5 ml |
| pH | 7,2-8,0 | Το φυσιολογικό pH του σπέρματος είναι ελαφρώς αλκαλικό. Το όξινο pH (< 7,0) σε αζωοσπερμικό δείγμα μπορεί να υποδηλώνει απόφραξη ή συγγενή απουσία των σπερματικών οδών. |
| Μικροσκοπική εξέταση | ||
| Συγκέντρωση σπερματοζωαρίων | > 15X106/ml | Όταν η συγκέντρωση είναι μικρότερη από 20X106/ml, σε συνδυασμό με άλλα ευρήματα. |
| Ολικός αριθμός σπερματοζωαρίων | > 39X106 | Όταν ο ολικός αριθμός είναι μικρότερος από 40 εκατομμύρια. |
| Κινητικότητα (30-60 λεπτά) στους 37˚C | > 32% | Η κινητικότητα χωρίζεται σε 4 κατηγορίες: (α) πρόσθια προωθητική, (β) πρόσθια μέτρια και όχι ευθύγραμμη, (γ) επιτόπια ή τρομώδης και (δ) μηδενική (ακίνητα σπερματοζωάρια). Το άθροισμα (α+β) πρέπει να είναι τουλάχιστον 32% και το άθροισμα (α+β+γ) πρέπει να είναι τουλάχιστον 40%, την πρώτη ώρα. |
| Μορφολογία | > 4% | Μετά από κυτταρολογική εξέταση ενός επιχρίσματος (μονιμοποίηση και χρώση) πρέπει τουλάχιστον το 4% των σπερματοζωαρίων να έχουν φυσιολογική μορφολογία σύμφωνα με τα κριτήρια της WHO. Εάν χρησιμοποιούνται τα αυστηρά κριτήρια, το ποσοστό φυσιολογικών σπερματοζωαρίων πρέπει να είναι > 14%, αλλά το σπέρμα παραμένει γόνιμο έστω και με ποσοστό 4-6%, ενώ με ποσοστά ακόμη μικρότερα συνιστάται IVF ή ICSI. |
| Ζωτικότητα | > 58% | Εάν η ζωτικότητα είναι < 58% σε ολιγοσπερμία, συνιστάται ICSI. |
| Στρογγυλά κύτταρα | < 1X106/ml | Τα στρογγυλά κύτταρα μπορεί να είναι πολυμορφοπύρηνα λευκά αιμοσφαίρια. Αυτό εξετάζεται με ειδική χρώση και θεωρούμε ότι υπάρχει φλεγμονή όταν αυτά τα «πυοσφαίρια» είναι > 1X106/ml. |
| MAR test | < 50% | Το ειδικό αυτό τεστ ανιχνεύει τα αντισπερματικά αντισώματα. Εάν η τιμή είναι > 10%, μπορεί να υπάρχει υπογονιμότητα ανοσολογικής αιτιολογίας, ενώ η τιμή >50% υποδεικνύει σημαντική παρουσία αντισπερματικών αντισωμάτων. |
Δείτε επίσης: Σπερμοληψία
Είναι η διαδικασία συλλογής σπέρματος. Ο ορθός τρόπος συλλογής του σπέρματος είναι ο αυνανισμός. Είναι ο πιο ασφαλής τρόπος προκειμένου να συλλέγεται όλο το σπέρμα και να διασφαλίζεται η ασηψία του δείγματος, ειδικά όταν το σπερμοδιάγραμμα συνοδεύεται από καλλιέργεια. Είναι σημαντικό το κύπελλο συλλογής να μπορεί να κλείνει ερμητικά και να είναι κατασκευασμένο από ειδικό πλαστικό, μη τοξικό για τα σπερματοζωάρια, τα οποία είναι ιδιαίτερα ευαίσθητα στις χημικές επιδράσεις.
Είναι επίσης σημαντικό πριν τη λήψη ο εξεταζόμενος να έχει ουρήσει και να έχει πλύνει καλά τα χέρια, το πέος και τη βάλανο.
Σε ειδικές περιπτώσεις αδυναμίας εκσπερμάτισης με αυνανισμό, υπάρχουν ειδικά μη τοξικά προφυλακτικά, τα οποία δεν περιέχουν σπερμοκτόνες ουσίες (αντιθέτως, τα κοινά προφυλακτικά του εμπορίου δεν είναι σχεδιασμένα για τέτοια χρήση και συχνά περιέχουν ειδικούς σπερμοκτόνους παράγοντες!).
Τέλος, οι Μονάδες Ιατρικώς Υποβοηθούμενης Αναπαραγωγής διαθέτουν ειδικό έντυπο οδηγιών για τη σωστή σπερμοληψία.
Ιδανικά, πρέπει να έχουν προηγηθεί 2-5 ημέρες χωρίς εκσπερμάτιση. Εάν για οποιοδήποτε λόγο επήλθε εκσπερμάτιση (έστω και η λεγόμενη αυτόματη ή ακούσια) ο χρόνος αποχής πρέπει να υπολογίζεται από την αρχή.
Αυτό συμβαίνει επειδή τα τελικά στάδια ωρίμανσης των σπερματοζωαρίων διαρκούν περίπου 3 ημέρες. Τα σπερματοζωάρια παράγονται διαρκώς και διατηρούν την κινητικότητά τους για άλλες 2-3 ημέρες κατά μέσον όρο. Κατά συνέπεια, όσο παρατείνεται η αποχή, τόσο αυξάνεται ο αριθμός σπερματοζωαρίων που θα βρεθούν στο σπέρμα, αλλά τα «γηραιότερα» σπερματοζωάρια θα έχουν αρχίσει να εξασθενούν, με αποτέλεσμα να βλέπουμε μεγάλους αριθμούς ακίνητων ή νωθρών σπερματοζωαρίων.
Αντίστροφα, όσο πιο μικρή είναι η διάρκεια αποχής, τόσο λιγότερα είναι τα σπερματοζωάρια, αλλά έχουν μεγαλύτερη κινητικότητα. Είναι επομένως λάθος να συγκρίνονται σπερμοδιαγράμματα, που έγιναν με διαφορετική διάρκεια αποχής, διότι οι τιμές εξ ορισμού δεν θα είναι συγκρίσιμες, λόγω του παραπάνω φαινομένου. Σπερμοδιαγράμματα που έγιναν έπειτα από ιδιαίτερα μεγάλη διάρκεια αποχής (π.χ. 10 ή 20 ημέρες) δεν είναι ενδεικτικά της ποιότητας του σπέρματος.
Κατά κανόνα συνιστάται η λήψη του δείγματος να γίνεται στο εργαστήριο. Στον ειδικό χώρο σπερμοληψίας υπάρχουν βοηθήματα. Σε ειδικές περιπτώσεις είναι δυνατόν να μεταφερθεί το δείγμα από το σπίτι. Επειδή τα σπερματοζωάρια είναι ευαίσθητα στις απότομες μεταβολές της θερμοκρασίας, είναι δυνατόν να περιοριστούν αυτές οι μεταβολές, τοποθετώντας το κύπελλο (ερμητικά κλειστό με το ειδικό του πώμα) σε μια εσωτερική τσέπη του σακακιού σας. Δεν απαιτείται καμία άλλη ιδιαίτερη προφύλαξη, ούτε ειδικά περιτυλίγματα.
Το δείγμα είναι καλό να παραδοθεί στο εργαστήριο το συντομότερο, προκειμένου να μετρηθεί ο χρόνος ρευστοποίησης και η αρχική κινητικότητα των σπερματοζωαρίων αμέσως μετά τη ρευστοποίηση (τυπικά, το δείγμα πρέπει να εξετασθεί το πολύ σε μία ώρα από τη λήψη, αλλά συνήθως μερικά λεπτά λιγότερο ή περισσότερο δεν επηρεάζουν το αποτέλεσμα).
Σε περίπτωση παλίνδρομης (οπίσθιας) εκσπερμάτισης, η συλλογή γίνεται από τα ούρα, μετά από ειδική προετοιμασία με σόδα για την αλκαλοποίηση των ούρων. Σε περιπτώσεις απουσίας εκσπερμάτισης λόγω παραπληγίας, ή σε άτομα με κακώσεις της σπονδυλικής στήλης, η λήψη μπορεί να γίνει με τη βοήθεια ειδικής συσκευής ηλεκτροδιέγερσης (προκλητή εκσπερμάτιση). Τέλος, η λήψη μπορεί να γίνει και χειρουργικά, με παρακέντηση της επιδιδυμίδας ή των όρχεων και αναρρόφηση, ή ανοικτή βιοψία όρχεως.
Η παρουσία αντισπερματικών αντισωμάτων είναι γενικώς παραδεκτό αίτιο υπογονιμότητας, αν και ο τρόπος δράσης τους δεν είναι ακριβώς γνωστός. Τα αντισώματα αυτά προκαλούν συγκόλληση των σπερματοζωαρίων μεταξύ τους, οπότε παρεμποδίζεται η κινητικότητα τους, η ανάμιξη τους με την τραχηλική βλέννα και η πρόσφυσή τους στη διαφανή ζώνη του ωαρίου με τελικό αποτέλεσμα την αποτυχία της γονιμοποίησης. Επίσης, ακόμη στην περίπτωση που επιτευχθεί επιτυχής γονιμοποίηση των ωαρίων, η εξέλιξη της ανάπτυξής τους ως έμβρυα μπορεί να ανασταλεί, ιδιαίτερα στο στάδιο των 6-8 κυττάρων την 3η μέρα καλλιέργειας ή προτού τον σχηματισμό βλαστοκύστεων την 5η ή 6η ημέρα. Τα αντισώματα αυτά μπορεί να αναπτυχθούν μετά από φλεγμονές, τραύματα ή χειρουργικές επεμβάσεις.
Η ανίχνευση των αντισπερματικών αντισωμάτων γίνεται στο σπερματικό πλάσμα ή στον ορό του αίματος.
Σύμφωνα με τις οδηγίες του Οργανισμού Παγκόσμιας Υγείας (WHO), η παρουσία αντισπερματικών αντισωμάτων μπορεί να έχει αρνητικές επιπτώσεις στην επίτευξη εγκυμοσύνης όταν το 50% ή παραπάνω των κινητών σπερματοζωαρίων ενός δείγματος παρουσιάζουν συγκολλήσεις με τα σφαιρίδια των MAR ή immunobead test (μέθοδος ανίχνευσης των αντισπερματικών αντισωμάτων), ενώ ακόμη και εάν η τιμή είναι > 10%, μπορεί να υπάρχει υπογονιμότητα ανοσολογικής αιτιολογίας.
Στις περιπτώσεις που το MAR test υποδεικνύει παρουσία αντισπερματικών αντισωμάτων > 50%, συνιστάται η εφαρμογή μικρογονιμοποίησης (ICSI).
Δείτε ακόμη: Αίτια υπογονιμότητας » Ανδρικός παράγων » Αντισπερματικά αντισώματα
Η επεξεργασία του σπέρματος με σκοπό την ενεργοποίηση των σπερματοζωαρίων in vitro πραγματοποιείται συνήθως με δύο τρόπους: την ισοπυκνική φυγοκέντρηση σε κλίση πυκνότητας κολλοειδών διαλυμάτων και τη μέθοδο swim-up.
Κατά τη φυσιολογική σύλληψη, τα σπερματοζωάρια διαχωρίζονται από το σπερματικό πλάσμα και αποκτούν συγκεκριμένα χαρακτηριστικά κατά τη διέλευσή τους από τον τράχηλο της μήτρας. Στο εργαστήριο, μια ειδική επεξεργασία επιτρέπει να μιμηθούμε αυτό το φυσιολογικό στάδιο.
Η επεξεργασία συνίσταται σε μια σειρά φυγοκεντρήσεων, κατά τις οποίες τα σπερματοζωάρια υποχρεώνονται να διασχίσουν πολλαπλές στοιβάδες κολλοειδούς διαλύματος αύξουσας πυκνότητας, σε ειδικά σωληνάρια. Ονομάζεται Density Gradient, αν και το συγκεκριμένο κολλοειδές (Density Gradient) χρησιμοποιείται μόνον για διαγνωστικούς σκοπούς (στην κλινική εφαρμογή χρησιμοποιούνται παρόμοια προϊόντα, εγκεκριμένα για κλινική χρήση, όπως π.χ. το pure sperm).
Το σπερματικό πλάσμα, τα λευκά αιμοσφαίρια, καθώς και τα περισσότερα είδη βακτηρίων και μυκήτων κατακρατώνται στις ενδιάμεσες στοιβάδες του κολλοειδούς μαζί με τα ακίνητα σπερματοζωάρια. Τα κινητά σπερματοζωάρια καταλήγουν στον πυθμένα του σωληναρίου και έτσι απομονώνονται. Αφού αφαιρεθούν όλες οι άλλες στοιβάδες, ακολουθούν εκπλύσεις των κεκαθαρμένων σπερματοζωαρίων, ώστε να απομακρυνθεί το κολλοειδές. Η διαδικασία διαρκεί περίπου 60 λεπτά και εφαρμόζεται διαγνωστικά, ή απαραιτήτως πριν την ενδομήτρια σπερματέγχυση ή την εξωσωματική γονιμοποίηση.
Ο αριθμός και η κινητικότητα των σπερματοζωαρίων προσδιορίζονται πριν και μετά την ενεργοποίηση. Κατά κανόνα ο αριθμός μειώνεται, αλλά η κινητικότητα και το ποσοστό μορφολογικώς φυσιολογικών σπερματοζωαρίων βελτιώνονται με την επεξεργασία αυτή. Τα αποτελέσματα αυτής της δοκιμασίας καθορίζουν και τη θεραπευτική στρατηγική που θα προταθεί (σπερματέγχυση, εξωσωματική γονιμοποίηση, μικρογονιμοποίηση).
Σε πολύ ειδικές περιπτώσεις, τα σπερματοζωάρια δεν αντέχουν στην επεξεργασία αυτή, η οποία είναι εξαιρετικά επιλεκτική. Τότε, εφαρμόζονται άλλες μέθοδοι για τον διαχωρισμό και την ενεργοποίησή τους, όπως η μέθοδος swim-up. Η μέθοδος αυτή είναι λιγότερο επιλεκτική, αλλά και λιγότερο ασφαλής, πρέπει επομένως να εφαρμόζεται μόνον όταν δεν υπάρχει άλλος τρόπος επεξεργασίας.
Το δείγμα σπέρματος αραιώνεται με καλλιεργητικό υλικό και φυγοκεντρείται (5 λεπτά, 200Xg). Το υπερκείμενο απομακρύνεται, το δε ίζημα με τα σπερματοζωάρια και άλλα κύτταρα αραιώνεται σε μικρό όγκο καλλιεργητικού μέσου, επικαλύπτεται με περίπου 1 ml επί πλέον μέσου και τοποθετείται σε επωαστικό κλίβανο. Τα σπερματοζωάρια «κολυμπούν» μέσα στο υπερκείμενο καλλιεργητικό μέσον, εξ ου και η ονομασία της μεθόδου («κολύμπι προς τα άνω»). Μόνο τα κινητά και ταχέως κινούμενα σπερματοζωάρια μεταναστεύουν στο υπερκείμενο.
Μετά περίπου 1 ώρα αναρροφάται προσεκτικά το υπερκείμενο υγρό, το οποίο περιέχει τα γρήγορα σπερματοζωάρια. Η μέθοδος σήμερα χρησιμοποιείται σπανίως και δεν συνιστάται αν η κινητικότητα είναι χαμηλή και το σπέρμα περιέχει πολλά λευκοκύτταρα.
Η καλλιέργεια του σπέρματος επιτρέπει τον εντοπισμό συγκεκριμένου παθογόνου μικροβίου. Ακολουθεί η ταυτοποίηση του μικροβίου και η μελέτη της ευαισθησίας του σε διάφορα αντιβιοτικά (αντιβιόγραμμα). Εάν τυχόν συστηθεί αντιβιοτική θεραπεία για την καταπολέμηση ενός μικροβίου, η ορθή πρακτική επιβάλλει τον επανέλεγχο με νέα καλλιέργεια, μετά το πέρας της θεραπείας, προκειμένου να διαπιστωθεί ότι το γνωστό μικρόβιο έχει όντως καταπολεμηθεί και ότι η νέα καλλιέργεια είναι πλέον «στείρα» μικροβίων. Για την καλλιέργεια σπέρματος ιδανικά θα πρέπει να έχουν προηγηθεί 2-5 ημέρες χωρίς εκσπερμάτιση.
Στην Ευγονία προσφέρουμε κατάψυξη σπέρματος για τη διαφύλαξη της ανδρικής υπογονιμότητας στις ακόλουθες περιπτώσεις:
Διαδικασία κατάψυξης σπέρματος
Για τη διαδικασία κατάψυξης σπέρματος είναι υποχρεωτικές από το νόμο αιματολογικές εξετάσεις για HIV I & II, HBsAg, HCV και VDRL, η προσκόμιση της αστυνομικής ταυτότητας ή διαβατήριου όπως και σχετική έγγραφη συναίνεση. Το σπέρμα μπορεί να παραμείνει σε κρυοσυντήρηση θεωρητικά επ’ αόριστον. Στη βιβλιογραφία έχει αναφερθεί κύηση με σπέρμα κατεψυγμένο από εικοσαετίας. Η μακροχρόνια κρυοσυντήρηση σπέρματος δεν φαίνεται να μειώνει τα ποσοστά επιβίωσης των σπερματοζωαρίων ούτε να επηρεάζει τα αποτελέσματα της εξωσωματικής γονιμοποίησης (Chuan Huang 2022). Σύμφωνα με την Ελληνική Νομοθεσία, η διάρκεια κρυοσυντήρησης του σπέρματος είναι 5 έτη, με δυνατότητα παράτασης για 5 έτη κάθε φορά με έγγραφη αίτηση, χωρίς ανώτατο όριο παράτασης.
Τα δείγματα κατεψυγμένου σπέρματος τοποθετούνται σε υγρό άζωτο και φυλάσσονται κάτω από αυστηρά ελεγχόμενες συνθήκες στον εξειδικευμένο χώρο της Τράπεζας Κρυοσυντήρησης της Ευγονίας, η οποία είναι αδειοδοτημένη από την Εθνική Αρχή Ιατρικώς Υποβοηθούμενης Αναπαραγωγής.
Η διερεύνηση σοβαρής ολιγοασθενοτερατοσπερμίας (ΟΑΤ) και αζωοσπερμίας περιλαμβάνει:
Σε ειδικές περιπτώσεις, η συνεργασία με εξειδικευμένους ουρολόγους ή ενδοκρινολόγους στη διάγνωση και στη θεραπεία της ανδρικής υπογονιμότητας κρίνεται ωφέλιμη.
Δείτε περισσότερα στις ενότητες:
Φαρμακευτική θεραπεία στον άνδρα
Χειρουργική λήψη σπέρματος – Διαγνωστική βιοψία
Κυστική ίνωση
Καρυότυπος
Μελέτη απόπτωσης σπερματικού DNA
Η έλλειψη ικανότητας του σπέρματος να γονιμοποιήσει μπορεί σε ορισμένες περιπτώσεις να οφείλεται σε αύξηση του αριθμού των σπερματοζωαρίων με αποπτωτική μορφολογία (κατακερματισμός του σπερματικού DNA). Μεταξύ των εξωγενών αιτίων που προκαλούν απόπτωση του DNA των σπερματοζωαρίων, αναφέρονται οι περιβαλλοντικές τοξίνες και οι ελεύθερες ρίζες οξυγόνου.
Πρόσφατες μελέτες έδειξαν ότι ένα σπερματοδιάγραμμα δεν είναι ενδεικτικό για την παρουσία υψηλού βαθμού αποπτωτικού σπερματικού DNA, και αρκετές περιπτώσεις ανεξήγητης ανδρικής υπογονιμότητας αιτιολογήθηκαν μετά από την εξέταση απόπτωσης σπερματικού DNA.
Κυτταρογενετική εξέταση σπέρματος (τεχνική FISH)
Η διεθνής βιβλιογραφία αναφέρει ότι υπογόνιμοι άνδρες με φυσιολογικό καρυότυπο περιφερικού αίματος έχουν υψηλότερη συχνότητα χρωμοσωμικών ανωμαλιών στα σπερματοζωάρια, σε σύγκριση με άνδρες με φυσιολογικές μετρήσεις σπέρματος. Ενδεικτικά, οι πιο συχνές χρωμοσωμικές ανωμαλίες είναι ο μη φυσιολογικός αριθμός φυλετικών χρωμοσωμάτων ή δομική χρωμοσωμική ανωμαλία (π.χ. μετατόπιση γενετικού υλικού από το ένα χρωμόσωμα στο άλλο). Κατά συνέπεια, μπορεί να δημιουργηθεί αυξημένος αριθμός εμβρύων με χρωμοσωμικές ανωμαλίες, με αποτέλεσμα να μειωθούν οι πιθανότητες επιτυχίας της προσπάθειας εξωσωματικής γονιμοποίησης.
Τα κριτήρια για κυτταρογενετική εξέταση σπέρματος και απόπτωσης σπέρματος περιλαμβάνουν:
Η προγραμματισμένη επαφή αποτελεί στοιχειώδη υποβοήθηση της αναπαραγωγικής λειτουργίας.
Μπορεί να γίνει χωρίς φάρμακα, κατά τη διάρκεια του φυσιολογικού γεννητικού κύκλου, ή με φάρμακα για πρόκληση πολλαπλής ανάπτυξης ωοθυλακίων και ωοθυλακιορρηξίας. Η παρακολούθηση του κύκλου μπορεί να είναι όσο λεπτομερής χρειάζεται, έτσι ώστε η σεξουαλική επαφή να «προγραμματισθεί» χρονικώς όσο το δυνατόν πιο κοντά στην ωοθυλακιορρηξία.
|
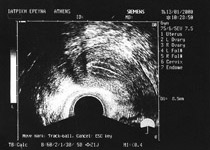
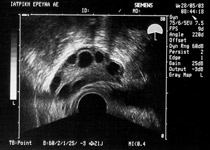
Σειρά υπερηχογραφημάτων για έλεγχο ωοθυλακιορρηξίας (αρχείο ΕΥΓΟΝΙΑΣ).
|
Απαραίτητη προϋπόθεση για την επιτυχία της λεγόμενης «προγραμματισμένης επαφής», είναι να λειτουργούν οι σάλπιγγες, να υπάρχει φυσιολογική ωοθυλακιορρηξία και το σπέρμα να είναι φυσιολογικό.
Η παρακολούθηση γίνεται με σειρά υπερηχογραφημάτων και ορμονικών προσδιορισμών. Απαιτούνται δύο ή τρία υπερηχογραφήματα και δύο ή τρεις μετρήσεις των επιπέδων οιστραδιόλης και LH στον ορό.
Η ωοθυλακιορρηξία είτε επιτυγχάνεται μόνη της είτε προγραμματίζεται 36 ώρες μετά τη χορήγηση ένεσης χοριακής γοναδοτροπίνης, όταν το ωοθυλάκιο έχει ωριμάσει αρκετά. Η ωοθυλακιορρηξία μπορεί να τεκμηριωθεί με υπερηχογράφημα και ορμονικό έλεγχο. Εναλλακτικά, στα φαρμακεία κυκλοφορούν έτοιμα κιτ προσδιορισμού της γόνιμης ημέρας. Η παλιά μέθοδος του θερμομετρικού διαγράμματος χρησιμοποιείται πλέον από πολύ λίγες γυναίκες.
Το κυριότερο πλεονέκτημα του φυσικού κύκλου είναι ότι η διαδικασία είναι απλή: δεν λαμβάνονται συνήθως φάρμακα, δεν απαιτείται ιδιαίτερα μεγάλη χρονική δέσμευση από την πλευρά του ζευγαριού, το δε κόστος της παρακολούθησης του κύκλου είναι περιορισμένο.
Το μειονέκτημα του φυσικού κύκλου εντοπίζεται στην πιθανότητα να μην αναπτυχθεί ωοθυλάκιο. Αυτό συμβαίνει σε περιπτώσεις ανωοθυλακιορρηξίας με χαρακτηριστικότερη το σύνδρομο των πολυκυστικών ωοθηκών. Στην περίπτωση αυτή επιλέγεται η πρόκληση ωοθυλακικής ανάπτυξης. Προκειμένου να επιτευχθεί η ανάπτυξη περισσοτέρων του ενός ωοθυλακίων, χορηγούνται φάρμακα, τα οποία περιέχουν ορμόνες που επιδρούν στην ωοθήκη διεγείροντας τη λειτουργία της με στόχο τη μονήρη ωοθυλακική ανάπτυξη. Το πιο συνηθισμένο φάρμακο είναι η κιτρική κλομιφένη, που κυκλοφορεί σε χάπια με τις ονομασίες Clomiphene citrate ή Clomid ή Serpafar. Το φάρμακο αυτό έχει αντι-οιστρογονική δράση, χορηγούμενο τις πρώτες ημέρες του κύκλου (τυπικά ένα χάπι από την 2η έως την 6η ημέρα).
Εναλλακτικά, μπορούμε να χορηγήσουμε γοναδοτροπίνη (FSH), σε μικρές δόσεις, με υποδόρια ή ενδομυϊκή ένεση με στόχο τη μονήρη ωοθυλακική ανάπτυξη.
Το μεγαλύτερο μειονέκτημα είναι ότι η προγραμματισμένη επαφή δεν επιτρέπει τον έλεγχο του τι πράγματι συμβαίνει μέσα στο σώμα. Η ωοθυλακιορρηξία γίνεται αυτόματα, η δε γονιμοποίηση επέρχεται φυσιολογικά στη σάλπιγγα, οπότε είναι αδύνατον να φανεί και να ελεγχθεί.
Το παρεπόμενο μειονέκτημα είναι ότι τα ποσοστά επιτυχίας δεν υπερβαίνουν τα φυσιολογικά ποσοστά σύλληψης, δηλαδή περίπου 20% ανά κύκλο σε νεαρά, γόνιμα ζευγάρια.
Μεγάλο μειονέκτημα αποτελεί ο προγραμματισμός της σεξουαλικής επαφής σε συγκεκριμένη χρονική στιγμή. Αρκετά ζευγάρια δεν δέχονται αβίαστα αυτή την ψυχολογική επιβάρυνση για μια μέθοδο που δεν μπορεί να προσφέρει σημαντική βοήθεια στη λύση του προβλήματός τους.
Η αγωγή με κιτρική κλομιφένη έχει αμελητέες παρενέργειες, ενώ οι δόσεις γοναδοτροπινών, εάν χορηγηθούν, είναι μικρές και οι παρενέργειές τους είναι επίσης αμελητέες. Ωστόσο, η αγωγή με γοναδοτροπίνες είναι μια (περιορισμένη) διέγερση των ωοθηκών. Ο κίνδυνος υπερδιέγερσης των ωοθηκών είναι αμελητέος σε χέρια ειδικών με την αγωγή αυτή, εκτός από ειδικές περιπτώσεις (π.χ. σύνδρομο πολυκυστικών ωοθηκών). Η μέθοδος ενέχει έναν μικρό κίνδυνο επιτυχίας πολύδυμης κυήσεως, εάν τα ωοθυλάκια είναι πολλά.
H ενδομητρική σπερματέγχυση (IUI) είναι η διαδικασία τοποθέτησης επεξεργασμένου σπέρματος στην κοιλότητα της μήτρας (ενδομήτριος).
Η Ευγονία, ως αδειοδοτημένη Μονάδα Υποβοηθούμενης Αναπαραγωγής με πείρα δεκαετιών στον χώρο, είναι σε θέση να διενεργεί με υπευθυνότητα και αυτή την μέθοδο ΙΥΑ ακολουθώντας τους κανόνες που ορίζει η νομοθεσία.
Για να ενημερωθείτε αναλυτικά για τη διαδικασία της σπερματέγχυσης ή να κλείσετε ραντεβού πατήστε εδώ.
Η ενδομητρική σπερματέγχυση πραγματοποιείται μέσω ενός ευλύγιστου καθετήρα, ο οποίος φέρει κατάλληλα επεξεργασμένο σπέρμα και εισάγεται προσεκτικά στη μητρική κοιλότητα δια μέσου του τραχήλου. Η εισαγωγή του καθετήρα προϋποθέτει τη διαστολή του κόλπου με έναν κολποδιαστολέα για την αποκάλυψη του τραχήλου της μήτρας. Όταν ο καθετήρας εισέλθει στην ενδομητρική κοιλότητα, γίνεται έγχυση του σπέρματος. Στη συνέχεια, ο καθετήρας αποσύρεται και η γυναίκα παραμένει σε γυναικολογική θέση για μερικά ακόμη λεπτά. Η όλη διαδικασία διαρκεί λίγα λεπτά και είναι ανώδυνη.
Σε ποιες περιπτώσεις ενδείκνυται;
Η ενδομήτριος σπερματέγχυση ενδείκνυται:
Θα έχω κάποιο όφελος αν κάνω υστεροσαλπιγγογραφία (ΥΣΓ);
Όπως προαναφέρθηκε, απαραίτητη προϋπόθεση για την εφαρμογή και την επιτυχία της σπερματέγχυσης είναι η διαβατότητα των σαλπίγγων της γυναίκας ή τουλάχιστον της μιας εκ των δύο. Η διαβατότητα ή η απόφραξη των σαλπίγγων μπορεί να διαπιστωθεί μέσω της υστεροσαλπιγγογραφίας, η οποία είναι μία ακτινογραφία που απεικονίζει την μήτρα και τις σάλπιγγες. Με την ΥΣΓ μπορούν να αποφευχθούν περιπτώσεις μη επιτυχούς σπερματέγχυσης λόγω αποφραγμένων σαλπίγγων.
Η σπερματέγχυση γίνεται με φάρμακα ή χωρίς;
Η σπερματέγχυση μπορεί να εφαρμοσθεί σε φυσικό κύκλο, δηλαδή χωρίς φάρμακα ή μετά από πρόκληση μονήρους ή πολλαπλής ωοθυλακικής ανάπτυξης με τη βοήθεια φαρμάκων. Συνήθως η φαρμακευτική διέγερση των ωοθηκών επιλέγεται σε γυναίκες που έχουν άστατο κύκλο όπως στο σύνδρομο πολυκυστικών ωοθηκών.
Πως γίνεται η παρακολούθηση
Η παρακολούθηση γίνεται με σειρά υπερηχογραφημάτων και εξετάσεων αίματος για τον προσδιορισμό των επιπέδων των ορμονών. Στην Ευγονία θεωρούμε ότι η παρακολούθηση κατ’ αυτόν τον τρόπο δίνει μια καλύτερη εικόνα σε σύγκριση με την παρακολούθηση μόνο με υπερηχογράφημα. Η ωοθυλακιορρηξία είτε επιτυγχάνεται μόνη της, είτε προγραμματίζεται 36 ώρες μετά τη χορήγηση ένεσης χοριακής γοναδοτροπίνης όταν το ή τα ωοθυλάκια έχουν ωριμάσει.
Ποιά ημέρα του κύκλου μου πρέπει να γίνει η σπερματέγχυση;
Η σπερματέγχυση πρέπει να πραγματοποιηθεί όσο το δυνατόν πιο κοντά στην ωοθυλακιορρηξία, καθώς το ωάριο μπορεί να παραμείνει ζωντανό μόλις 24 ώρες μετά από αυτή. Γι’ αυτό το λόγο θέλουμε να κάνουμε την σπερματέγχυση μερικές ώρες πριν ή μετά την ωορρηξία.
Ποιό το νόημα της σπερματέγχυσης όταν δεν υπάρχει πρόβλημα στον αριθμό των σπερματοζωαρίων;
Σε περιπτώσεις ανεξήγητης υπογονιμότητας η σπερματέγχυση πιθανόν να έχει κάποιο μεγαλύτερο όφελος σε σύγκριση με τη σεξουαλική επαφή. Η διαφορά μεταξύ των δύο είναι ότι στη σπερματέγχυση γίνεται επεξεργασία και ενεργοποίηση του σπέρματος στο εργαστήριο. Κατ’ αυτόν τον τρόπο έχουμε περισσότερα καλά προετοιμασμένα σπερματοζωάρια που μπορούν να περάσουν την τραχηλική βλέννα και να γονιμοποιήσουν το ωάριο σε σύγκριση με την σεξουαλική επαφή όπου μόνο τα πιο ισχυρά σπερματοζωάρια μπορούν να τα καταφέρουν.
Πότε πρέπει να γίνει η λήψη σπέρματος;
Ο σύζυγος χορηγεί σπέρμα λίγο πριν την προγραμματισμένη ώρα της σπερματέγχυσης (περίπου 1-2 ώρες πριν). Σε περιπτώσεις δωρεάς σπέρματος, το σπέρμα του δότη φυλάσσεται στην τράπεζα σπέρματος και αποψύχεται 1-2 ώρες πριν την σπερματέγχυση.
Πόσα σπερματοζωάρια χρειάζονται για μια σπερματέγχυση;
Το κατώτατο βιβλιογραφικά καταγεγραμμένο όριο αριθμού επεξεργασμένων σπερματοζωαρίων που κατέληξε σε εγκυμοσύνη είναι 100.000. Ωστόσο, προκειμένου να υπάρξει επιτυχία με αποδεκτή πιθανότητα, ο ελάχιστος κοινώς αποδεκτός αριθμός επεξεργασμένων κινητών σπερματοζωαρίων είναι 2.000.000.
Ποια είναι η διαδικασία προετοιμασίας του σπέρματος;
Η επεξεργασία του σπέρματος περιλαμβάνει φυγοκέντρηση σε στρώματα διαφορετικής πυκνότητας και έπειτα έκπλυση σε ειδικό καλλιεργητικό μέσο. Ως αποτέλεσμα ξεχωρίζουμε τα πιο ισχυρά κινούμενα σπερματοζωάρια από το σπερματικό υγρό. Το σπερματικό υγρό περιέχει λευκοκύτταρα, ανώριμα γεννητικά κύτταρα και ελεύθερες ρίζες οξυγόνου που μπορούν να προκαλέσουν κατακερματισμό του DNA, με αποτέλεσμα χαμηλή γονιμοποιητική ικανότητα. Έτσι, μετά την επεξεργασία του σπέρματος στο εργαστήριο μπορεί να βελτιωθεί η γονιμοποιητική του ικανότητα.
Ποσοστά επιτυχίας
Το ποσοστό επιτυχίας εξαρτάται από πολλούς παράγοντες (ωοθυλακιορρηξία, ηλικία της γυναίκας, ποιότητα και αριθμός των σπερματοζωαρίων, κ.λπ.). Γενικώς θεωρείται ότι το μέσο αποδεκτό ποσοστό επιτυχίας κυμαίνεται από10-25% ανά προσπάθεια. Αυτό σημαίνει ότι για να επιτευχθεί κύηση μπορεί να απαιτηθούν αρκετές προσπάθειες, ανάλογα με την ποιότητα του σπέρματος του συντρόφου.
Ηλικία και σπερματέγχυση;
Αν η γυναίκα είναι άνω των 40 ετών ή έχει χαμηλό απόθεμα ωαρίων (χαμηλή ΑΜΗ), τότε το ποσοστό επιτυχίας μετά τη σπερματέγχυση μειώνεται σημαντικά. Σε μεγαλύτερες ηλικίες η εξωσωματική γονιμοποίηση έχει μεγαλύτερα ποσοστά επιτυχίας.
Σπερματέγχυση ή εξωσωματική γονιμοποίηση;
H σπερματέγχυση ενδείκνυται στα «εύκολα» περιστατικά υπογονιμότητας. Στις ακόλουθες όμως περιπτώσεις η εξωσωματική γονιμοποίηση αναμένεται να έχει καλύτερα ποσοστά επιτυχίας σε σύγκριση με τη σπερματέγχυση.
Τι πρέπει να προσέχετε μετά τη σπερματέγχυση;
Αν δεν υπάρχει κάποια ενόχληση μετά τη σπερματέγχυση δε χρειάζεται να προσέχετε κάτι. Μπορείτε να επιστρέψετε στις ασχολίες σας αμέσως μετά την ολοκλήρωση της διαδικασίας και δεν χρειάζεται καμμία ιδιαίτερη προφύλαξη. Επίσης, μπορείτε να έρθετε σε σεξουαλική επαφή την ίδια μέρα της σπερματέγχυσης, εφόσον δεν έχετε ενοχλήσεις.
Παραλλαγές της μεθόδου
Η κυριότερη παραλλαγή είναι η σπερματέγχυση με μεγάλο όγκο υγρού - IUTPI (5-6 ml αντί του 0,5 ml που χρησιμοποιείται συνήθως). Το υγρό που περιέχει τα σπερματοζωάρια εγχέεται αργά, γεμίζει την κοιλότητα της μήτρας και τις σάλπιγγες και εκχέεται έως και την περιτοναϊκή κοιλότητα. Στη βιβλιογραφία υπάρχουν μελέτες, στις οποίες έχουν καταγραφεί λίγο υψηλότερα ποσοστά επιτυχίας με τη μέθοδο αυτή. Ωστόσο, υπάρχουν και μειονεκτήματα: ο χρόνος παραμονής είναι μεγαλύτερος, ενώ χρειάζεται να τοποθετηθεί ειδικός κολποδιαστολέας που συσφίγγει τον τράχηλο, ώστε το υγρό να μην διαφύγει προς τον κόλπο.
Ιστορική αναδρομή
Η σπερματέγχυση είναι η πιο παλαιά μέθοδος υποβοηθούμενης αναπαραγωγής. Εφαρμόσθηκε για πρώτη φορά πειραματικά στα ζώα το 1780 και στον άνθρωπο το 1791. Επρόκειτο για μια πολύ απλή μέθοδο, που συνίσταται στην τοποθέτηση σπέρματος στον κόλπο (κολπική), ή στην εναπόθεση σπέρματος στο έξω στόμιο του τραχήλου της μήτρας (περιτραχηλική) ή στην έγχυση σπερματοζωαρίων στην κοιλότητα της μήτρας (ενδομήτριος). Πρακτικά, σήμερα, εφαρμόζεται πλέον μόνον η ενδομήτριος σπερματέγχυση.
Η εξωσωματική γονιμοποίηση αποτελεί μια ακίνδυνη και αποτελεσματική λύση, που δίνει τη χαρά σε χιλιάδες υπογόνιμα ζευγάρια να αποκτήσουν το δικό τους παιδί.
Η εξωσωματική γονιμοποίηση, όπως το λέει η λέξη, είναι η γονιμοποίηση έξω από το σώμα. Αντί η γονιμοποίηση του ωαρίου από το σπερματοζωάριο να γίνει στο φυσικό περιβάλλον, δηλαδή στη σάλπιγγα της γυναίκας, γίνεται στο εργαστήριο. Είναι μια μικρή «παράκαμψη» μιας συγκεκριμένης λειτουργίας του οργανισμού που για διαφόρους λόγους δεν μπορεί να γίνει στο σώμα. Η γονιμοποίηση των ωαρίων γίνεται στο εμβρυολογικό εργαστήριο από τους κλινικούς εμβρυολόγους και τα έμβρυα μεταφέρονται στη μήτρα από τον εξειδικευμένο γυναικολόγο. Αν προκύψει εγκυμοσύνη, η πορεία της είναι η ίδια με αυτήν από φυσική σύλληψη και τα παιδιά που γεννιούνται είναι εξ ίσου υγιή και φυσιολογικά.
Δείτε αναλυτικά για την διαδικασία της εξωσωματικής γονιμοποίησης εδώ
Τα προβλήματα που σχετίζονται με τη γονιμότητα επηρεάζουν γενικώς την ψυχολογική κατάσταση ενός ζευγαριού. Δημιουργούν ανησυχία, ανυπομονησία, ενοχές και ένταση αλλά αφήνουν επίσης συναισθήματα λύπης, κατάθλιψης, απορύθμισης και οδηγούν σε απομόνωση.
Η Ιατρικώς Υποβοηθούμενη Αναπαραγωγή μέσα στις ειδικές μονάδες, είναι κατ’ εξοχήν αγχογόνος διαδικασία. Για πολλά ζευγάρια η εξωσωματική γονιμοποίηση είναι η «τελευταία ευκαιρία» να αποκτήσουν ένα βιολογικά δικό τους παιδί και αυτό τα οδηγεί σε βαριά συναισθηματική φόρτιση. Είναι πολύ σημαντικό για τα ζευγάρια αυτά, να θυμούνται ότι η υπογονιμότητα δεν είναι δική τους επιλογή, όμως η απόφαση να υπερβούν τη δυσκολία αυτή είναι καθαρά δική τους. Επίσης, θα πρέπει να κατανοήσουν ότι η θεραπεία της εξωσωματικής γονιμοποίησης δε φέρνει πάντα άμεσα αποτελέσματα.
Χρειάζεται υπομονή, κουράγιο και θετική αντιμετώπιση της κατάστασης.
Προβλήματα σχετικά με την αναπαραγωγή, όπως, αποβολές, παλίνδρομες κυήσεις, εκτρώσεις, επερχόμενη εμμηνόπαυση, προβλήματα σπέρματος και αποτυχημένες προσπάθειες υποβοηθούμενης αναπαραγωγής αποτελούν αιτία για την εμφάνιση απρόσμενης ψυχολογικής κρίσης και συναισθηματικής διαταραχής στη γυναίκα, στον άνδρα, στις σχέσεις του ζευγαριού αλλά και στις οικογενειακές σχέσεις.
Η επικοινωνία με επιστήμονες εξειδικευμένους στην ψυχολογική υποστήριξη αποτελεί για τα ζευγάρια αυτά μια σημαντική διέξοδο που όπως αποδείχθηκε προσφέρει μεγάλη βοήθεια. Στόχος του συμβούλου γονιμότητας είναι να διερευνήσει, να κατανοήσει και να επιλύσει τα θέματα που ανακύπτουν από το ζήτημα της υπογονιμότητας και της θεραπείας της εξωσωματικής γονιμοποίησης καθώς επίσης και να εντοπίσει τρόπους αποτελεσματικής αντιμετώπισης του προβλήματος.
Πρέπει να τονίσουμε ότι η εμπειρία και οι επιστημονικές έρευνες έχουν αποδείξει, πως παράλληλα με τη μελέτη της σωματικής υγείας και των οργανικών και λειτουργικών παραμέτρων, που έχουν σχέση με τη γονιμότητα, πρέπει να φροντίζουμε και για την καλή συναισθηματική και ψυχολογική υγεία των ζευγαριών.
Η Συμβουλευτική Ψυχολογία μας παρέχει την απαραίτητη υποστήριξη στις δύσκολες περιόδους της ζωής μας, μας βοηθά να αντιληφθούμε τι μας συμβαίνει ώστε να οδηγηθούμε στην πραγματική αιτία του προβλήματος και μαζί με τη βοήθεια του συμβούλου, βήμα προς βήμα να βρούμε τις λύσεις για την αντιμετώπισή του. Ο συμβουλευτικός ψυχολόγος δεν παραμένει αμέτοχος ακούγοντας μόνο το πρόβλημά μας. Συμμετέχει σ’ αυτό βοηθώντας να καταλάβουμε τα αισθήματά μας σχετικά με ότι μας απασχολεί και αν χρειαστεί μας βοηθά να εξερευνήσουμε όλες τις πιθανές οδούς για μια πιο θετική αλλαγή.
Η συμβουλευτική ψυχολογία δεν μπορεί να δώσει λύση σε όλα μας τα προβλήματα. Ωστόσο, το να μοιραζόμαστε τα αισθήματα που κρατάμε μέσα μας, θυμό, άγχος, θλίψη και πολλές φορές ντροπή, με έναν άνθρωπο αμερόληπτο και ανεξάρτητο από κάθε είδους κριτική, μας βοηθά να ξεδιαλύνουμε τα συναισθήματά μας ώστε να μπορούμε να τα αντιμετωπίσουμε ευκολότερα.
Στη χώρα μας σήμερα 15 στα 100 ζευγάρια παρουσιάζουν προβλήματα γονιμότητας. Το γεγονός αυτό, πολλές φορές δημιουργεί προβλήματα, όχι μόνο στο ίδιο το ζευγάρι και στη μεταξύ τους σχέση, αλλά και σε πολλούς τομείς της ζωής τους. Απειλεί την ταυτότητά τους, τον ρόλο τους ως πατέρα και μητέρα, τα όνειρά τους για το μέλλον, τη σχέση τους με τους γονείς, φίλους και συναδέλφους. Ως αποτέλεσμα, τα ζευγάρια αυτά έχουν έντονο άγχος συστηματικά κάθε μήνα, πρώτα ελπίζοντας για μία επιτυχή εγκυμοσύνη και μετά αντιμετωπίζοντας την απογοήτευση μιας πιθανής αποτυχίας.
Η ίδια η διαδικασία της εξωσωματικής γονιμοποίησης και των διαφόρων μεθόδων υποβοηθούμενης αναπαραγωγής είναι αγχογόνος. Πολύ περισσότερο μάλιστα όταν το ζευγάρι ακολουθεί κάποιο πρόγραμμα εξωσωματικής γονιμοποίησης. Πολλές φορές το προστιθέμενο, αυτό, άγχος έχει ως αποτέλεσμα την εμφάνιση ψυχοσωματικών συμπτωμάτων στο ζευγάρι. Σύμφωνα με τη διεθνή βιβλιογραφία, το στρες μπορεί να προκαλέσει αμηνόρροια (απουσία περιόδου), διαταραχές του κύκλου, διαταραχές ωοθυλακιορρηξίας στη γυναίκα καθώς και προβλήματα σπέρματος στον άντρα.
Συνήθως, ο συναισθηματικός παράγοντας και οι επιπτώσεις του αγνοούνται και δεν θεραπεύονται με αποτέλεσμα το ζευγάρι να υποφέρει και να απομονώνεται, πράγμα το οποίο προκαλεί εντονότερο στρες που στη συνέχεια επιδρά αρνητικά στην επιτυχία της θεραπείας.
Στην Αγγλία, το 1984 σύμφωνα με την πράξη της Ανθρώπινης Αναπαραγωγής και Εμβρυολογίας αναγνωρίστηκε η ανάγκη της ψυχολογικής υποστήριξης κατά τη διάρκεια της θεραπείας της εξωσωματικής γονιμοποίησης. Επίσης, όλες οι νόμιμες Μονάδες Εξωσωματικής Γονιμοποίησης υποχρεούνται να παρέχουν τις υπηρεσίες ενός Συμβουλευτικού Ψυχολόγου σε όλα τα υπογόνιμα ζευγάρια.
Στη χώρα μας, πολύ πρόσφατα έχουμε αρχίσει να αναγνωρίζουμε και να παραδεχόμαστε τις συναισθηματικές και ψυχολογικές ανάγκες των υπογόνιμων ζευγαριών. Σε μερικές μονάδες ακολουθείται η νομοθεσία της Αγγλίας αλλά και της υπόλοιπης Ευρώπης και προσφέρεται ψυχολογική υποστήριξη, στη μορφή της Συμβουλευτικής σε θέματα γονιμότητας, εξωσωματικής γονιμοποίησης και υποβοηθούμενης αναπαραγωγής.
Ψυχολογική υποστήριξη θα προσφέρεται στο ζευγάρι και για άλλα σημαντικά ζητήματα όπως:
Υπάρχουν τέσσερα είδη Συμβουλευτικής που προσφέρονται στα ζευγάρια ανάλογα με τις ανάγκες τους.
Ενημερωτική Συμβουλευτική (Information Counseling)
Σ’ αυτό το είδος συμβουλευτικής, στόχος μας είναι να ενημερώσουμε το ζευγάρι σχετικά με τη διαδικασία και τις τεχνικές της υποβοηθούμενης αναπαραγωγής, έτσι ώστε να έχουν μία πλήρη εικόνα του τι ακριβώς σημαίνει εξωσωματική γονιμοποίηση και να είναι ικανοί να εκφράσουν την άποψή τους.
Συμβουλευτική Επιπτώσεων
Σ’ αυτό το είδος συμβουλευτικής, στόχος μας είναι να βοηθήσουμε το ζευγάρι να εξετάσει και να λάβει υπόψη του όλες τις πιθανές επιπτώσεις που μπορεί να έχει η προτεινόμενη θεραπεία, στο ίδιο το ζευγάρι, στην οικογένειά του και στο παιδί που θα γεννηθεί ως αποτέλεσμα της θεραπείας αυτής.
Υποστηρικτική Συμβουλευτική
Σ’ αυτό το είδος συμβουλευτικής, στόχος μας είναι να προσφέρουμε στο ζευγάρι την απαραίτητη ψυχολογική και συναισθηματική υποστήριξη σε περιόδους έντονου στρες, όπως για παράδειγμα μία αποτυχημένη προσπάθεια.
Θεραπευτική Συμβουλευτική
Σ’ αυτό το είδος συμβουλευτικής, στόχος μας είναι να βοηθήσουμε το ζευγάρι να αντιμετωπίσει τις συνέπειες της υπογονιμότητας και της θεραπείας της εξωσωματικής, καθώς επίσης να το βοηθήσουμε να επιλύσει τα προβλήματα που η διαδικασία αυτή μπορεί να προκαλεί. Συμπεριλαμβάνει ακόμη, τη βοήθεια στο ζευγάρι να προσαρμόσει τις προσδοκίες του και να αποδεχτεί την παρούσα κατάσταση.
Σύμφωνα με τους κανόνες Ηθικής της Συμβουλευτικής Ψυχολογίας, οτιδήποτε ειπωθεί κατά τη διάρκεια της συνεδρίας, παραμένει εμπιστευτικό. Υπάρχει απόλυτη εχεμύθεια ανάμεσα στον ψυχολόγο και στο ζευγάρι. Έχετε απόλυτη ελευθερία να αποφασίσετε τι θα μοιραστείτε με τον ή την σύμβουλο. Θα εκτιμήσει οτιδήποτε πείτε και θα σεβαστεί τη σιωπή σας.
Ακολουθεί κατάλογος βιβλίων που κυκλοφορούν στα ελληνικά, πρωτογενών ή μεταφρασμένων (με αλφαβητική σειρά ονόματος του συγγραφέα). Η διεθνής βιβλιογραφία είναι πολύ πιο πλούσια και δεν μπορεί να περιληφθεί εδώ. Ανάλογα όμως με τις ξένες γλώσσες που γνωρίζετε, μπορείτε να βρείτε στο Διαδίκτυο παραπομπές σε διάφορα εκλαϊκευτικά βιβλία, γραμμένα από ειδικούς επιστήμονες που χρησιμοποιούν την εκάστοτε γλώσσα. Πιστεύουμε ότι ο κατάλογος αυτός είναι αρκετά εκτενής για να καλύψει τα περισσότερα θέματα.
Χάρης Καζλαρής: Το Χρυσό μου Παιδί.
Εκδ. Π. Τραυλός, 1996
Jacques Testart: Η Τεχνητή Αναπαραγωγή.
Εκδ. Π. Τραυλός, 1996
Jacques Testart: Η Επιθυμία του Γονιδίου.
Εκδ. Κάτοπτρο, 1994
Jacques Testart: Το διάφανο αυγό.
Εκδ. Ράππα, 1984
Francis Crick: Τι τρελό κυνηγητό.
Εκδ. Κάτοπτρο, 1991
Rob DeSalle & David Lindley: Η επιστροφή των δεινοσαύρων.
Εκδ. Π. Τραυλός, 1998
Larry Gonick & Mark Wheelis: Τα πάντα για τη Γενετική σε Κόμικς.
Εκδ. Κάτοπτρο, 1993
Francois Gros: Ο πολιτισμός του γονιδίου.
Εκδ. Κάτοπτρο, 1995
Albert Jacquard: Ο άνθρωπος και τα γονίδιά του.
Εκδ. Π. Τραυλός, 1997
Albert Jacquard: Εγώ και οι άλλοι.
Εκδ. Κάτοπτρο, 1992
Gina Kolata: Κλώνος – Η ιστορία της Dolly.
Εκδ. Π. Τραυλός, 2000
Claude Kordon: Η γλώσσα των κυττάρων.
Εκδ. Κάτοπτρο, 1994
Philippe Kourilsky: Το νήμα της ζωής.
Εκδ. Ράππα, Β’ έκδοση 1991
Gustav Nossal & Francis Coppel: Αναμορφώνοντας τη ζωή.
Εκδ. Κάτοπτρο, 1991
James Watson: Η διπλή έλικα κι εγώ.
Εκδ. Τροχαλία, 1990
Lennart Nilsson Lars Hamberger: Ένα παιδί γεννιέται
Αρχή Ανθρώπινης Γονιμοποίησης και Εμβρυολογίας Ηνωμένου Βασιλείου (HFEA, Human Fertilisation and Embryology Authority)
Διεθνές Ηλεκτρονικό Δίκτυο για την Υπογονιμότητα (EIN, Electronic Infertility Network)
Διεθνής Επιτροπή Διασποράς της Πληροφορίας για την Υπογονιμότητα (INCIID, InterNational Council on Infertility Information Dissemination)
Καναδικός Σύλλογος Αφύπνισης για την Υπογονιμότητα (IAAC, Infertility Awareness Association of Canada Inc.)
Διεθνής Συνομοσπονδία Συλλόγων Υπογόνιμων Ασθενών (IFIPA, International Federation of Infertility Patients Associations)
Σωματείο Υποστήριξης Γονιμότητας «Κυβέλη» (Ελληνικός σύλλογος)
Άλφα-Επιστήμονες Αναπαραγωγικής Ιατρικής (Alpha-Scientists in Reproductive Medicine)
Αμερικανική Εταιρεία Αναπαραγωγικής Ιατρικής (ASRM, American Society for Reproductive Medicine)
Ευρωπαϊκή Εταιρεία Ανθρώπινης Αναπαραγωγής και Εμβρυολογίας (ESHRE, European Society of Human Reproduction and Embryology)
Ηλεκτρονικές σελίδες BioNews (νέα στον τομέα της βιολογίας της αναπαραγωγής)
Ηλεκτρονικές σελίδες Or-Gyn (νέα στη μαιευτική και Γυναικολογία)
Παγκόσμιο Δίκτυο Γονιμότητας Ferti.net (Αναπαραγωγική Ιατρική)
Η μέθοδος GIFT (ενδοσαλπιγγική μεταφορά γαμετών, Gamete IntraFαllopian Transfer) συνίσταται στην τοποθέτηση μέσα στη λήκυθο των σαλπίγγων, 3-4 ωαρίων μαζί με μικρό όγκο σπέρματος, με τη βοήθεια ειδικού καθετήρα. Το σπέρμα έχει προηγουμένως υποστεί επεξεργασία με τη μέθοδο percoll, έχει συμπυκνωθεί, ενεργοποιηθεί και διαθέτει ικανό αριθμό κινητών σπερματοζωαρίων. Αρχικά προκαλείται διέγερση των ωοθηκών, με φαρμακευτικά πρωτόκολλα πολλαπλής ανάπτυξης ωοθυλακίων, και ακολουθεί ωοληψία. Η συλλογή των ωαρίων γίνεται συνήθως διακολπικά και σπανιότερα λαπαροσκοπικά, ενώ η τοποθέτηση των γαμετών (ωαρίων και σπερματοζωαρίων) την ίδια μέρα λαπαροσκοπικά. Είναι προφανές ότι για την εφαρμογή GIFT απαιτείται γενική νάρκωση και εισαγωγή σε νοσοκομείο.
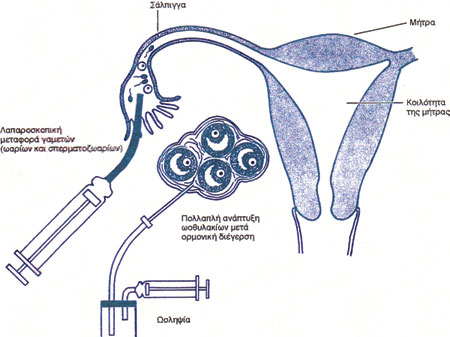
Προϋποθέσεις για εφαρμογή της GIFT αποτελούν οι διαβατές (ανοικτές) σάλπιγγες (τουλάχιστον η μία) και το γόνιμο σπέρμα.
Ενδείξεις εφαρμογής αποτελούν η ανεξήγητη υπογονιμότητα, η ελαφρά ενδομητρίωση, η ελαφρά ολιγο-ασθενοσπερμία, οι αποτυχημένες ενδομητρικές ομόλογες σπερματεγχύσεις. Ενδείξεις δηλαδή που περιλαμβάνονται στο ευρύ φάσμα ενδείξεων της εξωσωματικής γονιμοποίησης.
Στα μειονεκτήματα του GIFT συγκαταλέγονται, η αυξημένη πιθανότητα εξωμητρίου κυήσεως, η ανάγκη λαπαροσκόπησης και γενικής νάρκωσης, τα χαμηλότερα ποσοστά επιτυχίας κυήσεως σε σχέση με την εξωσωματική γονιμοποίηση και η ανυπαρξία ελέγχου της γονιμοποίησης. Η μέθοδος GIFT σήμερα έχει εξαιρετικά περιορισμένη εφαρμογή.
Στην περίπτωση εφαρμογής της μεθόδου ZIFT (ενδοσαλπιγγική μεταφορά ζυγωτών, Zygote IntraFllopian Transfer) μεταφέρονται στη σάλπιγγα ή τις σάλπιγγες λαπαροσκοπικώς, με τη βοήθεια λεπτού καθετήρα, έμβρυα που προέκυψαν μετά εφαρμογή εξωσωματικής γονιμοποίησης.
Η εμβρυομεταφορά γίνεται στη σάλπιγγα αντί να γίνει στην κοιλότητα της μήτρας μετά 24-48 ώρες από την ωοληψία. Σήμερα, η μέθοδος ΖIFT δεν εφαρμόζεται πλέον διεθνώς.
Με την αναπαραγωγική χειρουργική εκτελούνται επεμβάσεις με σκοπό τη διόρθωση των παθολογικών καταστάσεων του τραχήλου, της μήτρας, των σαλπίγγων, των ωοθηκών και του περιτόναιου. Οι περισσότερες επεμβάσεις γίνονται σήμερα με εφαρμογή υστεροσκοπικής και λαπαροσκοπικής χειρουργικής. Παλαιότερα η παραδοσιακή λαπαροτομία με εφαρμογή «μικροχειρουργικών τεχνικών» αποτελούσε μοναδική λύση ιδίως στην υπογονιμότητα σαλπιγγοπεριτοναϊκής αιτιολογίας.
Η εφαρμογή της υστεροσκοπικής χειρουργικής αποτελεί τη σύγχρονη αντιμετώπιση των καλοηθών παθολογικών καταστάσεων της κοιλότητας της μήτρας και ιδιαίτερα αυτών που σχετίζονται με την υπογονιμότητα. Παράδειγμα υστεροσκοπικών επεμβάσεων αποτελούν η λύση ενδομητρικών και ενδοτραχηλικών συμφύσεων, η αφαίρεση πολυπόδων και υποβλεννογονίων ινομυωμάτων μήτρας και η διατομή διαφράγματος μήτρας.
Αρκετοί υποστηρίζουν ότι υπάρχει αύξηση των ποσοστών επιτυχίας κυήσεως μετά την υστεροσκοπική χειρουργική διόρθωση των καλοήθων παθολογικών καταστάσεων της μητριαίας κοιλότητας
Για περισσότερες πληροφορίες δείτε: Υστεροσκοπική χειρουργική
Σήμερα, οι περισσότερες γυναικολογικές επεμβάσεις είναι δυνατόν να διεξαχθούν λαπαροσκοπικά με τη χρήση laser ή ηλεκτροχειρουργικών εργαλείων. Μάλιστα, σε μερικές περιπτώσεις (ενδομητρίωση, συμφύσεις, υδροσάλπιγγες κ.λπ.) η λαπαροσκοπική χειρουργική με χρήση laser προσφέρει καλύτερα αποτελέσματα από την παραδοσιακή «ανοικτή» μέθοδο, ακόμη και όταν εφαρμόζονται μικροχειρουργικές τεχνικές.
Οι επεμβάσεις που διεξάγονται λαπαροσκοπικά και σχετίζονται με την αντιμετώπιση της υπογονιμότητας είναι:
Για περισσότερες πληροφορίες δείτε: Λαπαροσκοπική χειρουργική
Κιρσοκήλη είναι η ανάπτυξη κιρσών στο φλεβικό δίκτυο που περιβάλλει τον όρχι (και ιδιαίτερα του φλεβικού πλέγματος του σπερματικού τόνου). Η κιρσοκήλη παρατηρείται στο 8-22% του γενικού ανδρικού πληθυσμού και εντοπίζεται συνήθως αριστερά. Ακολουθεί η αμφοτερόπλευρη κιρσοκήλη, ενώ οι δεξιές κιρσοκήλες είναι σπάνιες.
Η διάγνωση της κιρσοκήλης γίνεται συνήθως με την κλινική εξέταση και το υπερηχογράφημα Doppler ενώ παλαιότερα έχουν χρησιμοποιηθεί η θερμογραφία, η φλεβογραφία, το σπινθηρογράφημα κ.λπ.
Ορισμένες παθήσεις όπως η κιρσοκήλη, η υδροκήλη (συλλογή υγρού γύρω από τον όρχι), μπορούν να προκαλέσουν υπογονιμότητα στον άνδρα, η οποία γίνεται αντιληπτή μετά από ένα σπερμοδιάγραμμα. Η χειρουργική αντιμετώπιση μπορεί να βελτιώσει την εικόνα του σπέρματος σε μερικές περιπτώσεις.
Για την ερμηνεία της ορχικής δυσλειτουργίας στην κιρσοκήλη έχουν ενοχοποιηθεί διάφοροι μηχανισμοί, οι κυριότεροι των οποίων είναι:
Συνολικά εκτιμάται ότι ο μηχανισμός διαταραχής της σπερματογένεσης και της ενδοκρινικής λειτουργίας στην κιρσοκήλη είναι πολυπαραγοντικός. Η αύξηση της θερμοκρασίας στο όσχεο, σε περίπτωση κιρσοκήλης συμβαίνει επειδή το αίμα λιμνάζει στο φλεβικό δίκτυο και επομένως ο όρχις υπερθερμαίνεται, γεγονός που επηρεάζει δυσμενώς τη σπερματογένεση. Αποτέλεσμα η πρόκληση ανδρικής υπογονιμότητας. Είναι γνωστό ότι η θερμοκρασία στο όσχεο είναι χαμηλότερη κατά περίπου 2°C από τη μέση θερμοκρασία του σώματος. Τελικώς, η θεραπεία της κιρσοκήλης παρ' ότι έχει πολύ καλή θεωρητική βάση για την εφαρμογή της δεν φαίνεται να προσφέρει τα αναμενόμενα στη μόνιμη βελτίωση των παραμέτρων του σπέρματος. Αρκετοί ερευνητές τοποθετούν περίπου στο 7% τη βελτίωση των παραμέτρων του σπέρματος μετά από την εγχείρηση κιρσοκήλης.
Η μεγάλη ανάπτυξη των μεθόδων της Ιατρικώς Υποβοηθούμενης Αναπαραγωγής παρέχει πλέον, σε ορισμένες περιπτώσεις, τη δυνατότητα να αποφευχθεί η χειρουργική επέμβαση. Η τρέχουσα άποψη στη διεθνή βιβλιογραφία (παρά τις αντιρρήσεις ορισμένων) είναι ότι η αποφυγή της χειρουργικής επέμβασης είναι προτιμητέα, εάν το μοναδικό ζητούμενο είναι η τεκνοποίηση και εφ' όσον αυτή μπορεί ασφαλώς να επιτευχθεί με μη επεμβατικές μεθόδους (π.χ. σπερματέγχυση). Επίσης, σε περίπτωση που η εξωσωματική γονιμοποίηση επιβάλλεται (π.χ. λόγω συνυπάρχοντος γυναικείου παράγοντα), η μέτρια ποιότητα του σπέρματος, από μόνη της, δεν αποτελεί εμπόδιο, για την εξωσωματική γονιμοποίηση.
Δείτε ακόμη: Αίτια ανδρικής υπογονιμότητας
Η συστροφή όρχεως είναι εξαιρετικά επώδυνη και κατά κανόνα χειρουργείται επειγόντως (εάν η κυκλοφορία του αίματος διακοπεί, δημιουργείται άμεσος κίνδυνος ισχαιμικής νέκρωσης του αδένα).
Η χειρουργική λήψη σπέρματος προτείνεται σε περίπτωση αζωοσπερμίας, αδυναμίας εκσπερμάτισης ή σε αποτυχία προκλητής εκσπερμάτισης με ηλεκτροδιέγερση.
Δείτε αναλυτικά στην σελίδα Xειρουργική λήψη σπέρματος.
Κρυψορχία είναι η συγγενής εκείνη ανωμαλία κατά την οποία ο όρχις δεν τελειώνει την κάθοδό του εντός του οσχέου κατά τη διάρκεια της εμβρυϊκής ζωής.
Οι όρχεις γεννιούνται μέσα στην κοιλιά του εμβρύου και προς τον 6ο μήνα της κύησης κατέρχονται μέσω του βουβωνικού πόρου εντός του οσχέου. Όταν για κάποιο λόγο η μετανάστευση του όρχι σταματήσει, τότε έχουμε κρυψορχία.
Πολλές φορές οι όρχεις βρίσκονται εντός της κοιλίας. Οπότε έχουμε τις λεγόμενες υψηλές κρυψορχίες ή πολλές φορές ο όρχις βρίσκεται μεταξύ βουβωνικού πόρου και οσχέου. Σε μερικές περιπτώσεις οι όρχεις ανεβοκατεβαίνουν μεταξύ οσχέου και βουβωνικής περιοχής. Σ’ αυτές τις περιπτώσεις συνήθως δεν απαιτείται θεραπεία εκτός αν παραμένουν μεγάλο διάστημα εκτός οσχέου.
Η κρυψορχία λόγω υπερθέρμανσης του όρχι (θερμοκρασία > 34ο C) όταν βρίσκεται εκτός οσχέου προκαλεί ατροφία των κυττάρων που παράγουν το σπέρμα. Η υπερθέρμανση των όρχεων αυξάνει επίσης το ποσοστό ανάπτυξης κακοήθων όγκων. Γι’ αυτούς του λόγους σε περίπτωση εμμένουσας κρυψορχίας, δηλαδή κρυψορχίας που εμμένει μετά τον πρώτο χρόνο της ζωής, τα περιστατικά αυτά χειρουργούνται σε ηλικία περίπου 1,5 έτους. Έχει αποδειχθεί ότι άτομα με κρυψορχία μη θεραπευθείσα, σε ηλικία μεγαλύτερη των δύο ετών παρουσιάζουν αλλοιώσεις στο σπέρμα κατά την ενηλικίωση.
Η φαρμακευτική θεραπεία στη γυναίκα που σχετίζεται με πρόκληση ωοθυλακιορρηξίας, διόρθωση υπερπρολακτιναιμίας κ.λπ. περιγράφεται στις οικείες ενότητες.
Δείτε: Προγραμματισμένη επαφή και Τι είναι η σπερματέγχυση.
Όσον αφορά τη φαρμακευτική θεραπεία για τη βελτίωση των παραμέτρων του σπέρματος η επικρατούσα άποψη αυτή τη στιγμή στη διεθνή βιβλιογραφία είναι ότι δεν έχουν παρατηρηθεί βελτιώσεις στατιστικώς σημαντικές στην ποιότητα του σπέρματος μετά φαρμακευτική θεραπεία.
Η μόνη εξαίρεση αφορά τον υπογοναδοτροπικό υπογοναδισμό, όπου παρατηρούμε θεαματική βελτίωση των παραμέτρων του σπέρματος μετά τη φαρμακευτική θεραπεία. Η φαρμακευτική θεραπεία περιλαμβάνει συνδυασμό υποφυσιακών γοναδοτροπινών (Puregon – Gonal F – Altermon) και χοριακής γοναδοτροπίνης (Pregnyl – Ovitrelle), ή επίσης αντι-οιστρογόνων όπως η ταμοξιφένη, η κλομιφένη (Nolvadex, Clomiphene citrate), ανδρογόνα, αναστολείς της αρωματάσης κ.λπ.
Η φαρμακευτική θεραπεία έχει τουλάχιστον τρίμηνη διάρκεια, όση και η διάρκεια της σπερματογένεσης και ελέγχεται με νέο σπερμοδιάγραμμα και εκτίμηση των ορμονικών παραμέτρων από τον εξειδικευμένο ανδρολόγο (ενδοκρινολόγο ή ουρολόγο).
Συμπερασματικά, η φαρμακευτική και η χειρουργική θεραπεία, εκτός από πολύ ειδικές περιπτώσεις, ελάχιστα προσφέρουν στη βελτίωση των παραμέτρων του σπέρματος. Έτσι, μετά την ανακάλυψη της ICSI το 1992, η προτεινόμενη αντιμετώπιση πρακτικά συνοψίζεται στα εξής: το συγκεκριμένο σπέρμα αξιολογείται ως κατάλληλο είτε για φυσιολογική επαφή, είτε για ενδομήτρια σπερματέγχυση και κλασική εξωσωματική γονιμοποίηση (IVF) ή μόνο για μικρογονιμοποίηση (ICSI).

«Ευγονία» - Μονάδα Εξωσωματικής Γονιμοποίησης
Κωσταντίνου Βεντήρη 7 (HILTON), 115 28 Αθήνα